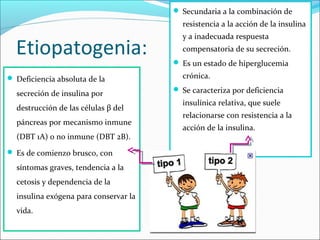
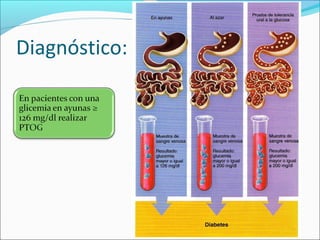
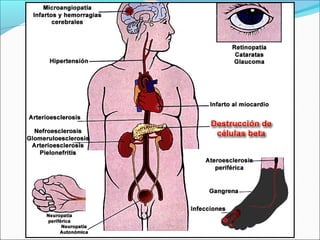
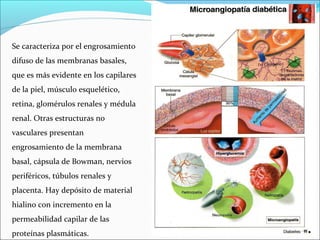
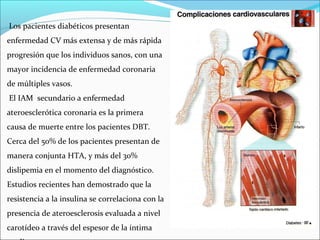
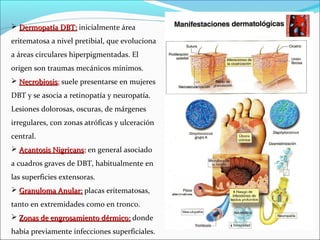
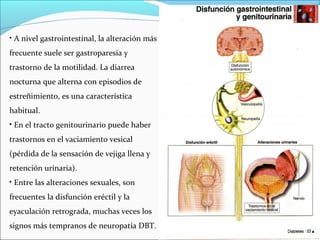
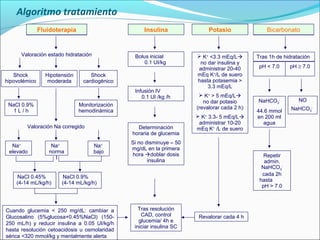
Este documento resume la diabetes mellitus, incluyendo su definición, etiopatogenia, clasificación, síntomas, complicaciones agudas y crónicas, criterios de control, diagnóstico y tratamiento de la cetoacidosis diabética. La diabetes se caracteriza por la hiperglucemia resultado de un defecto en la secreción de insulina o su acción. Existen dos tipos principales, que difieren en edad de inicio, síntomas y dependencia de la insulina. Las complicaciones incluyen daño en ojos, riñones, nervios,