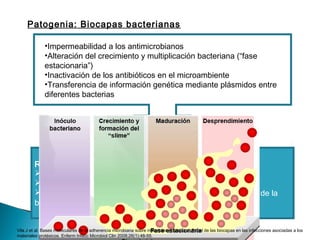
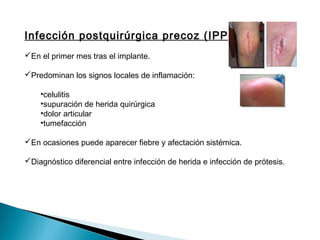
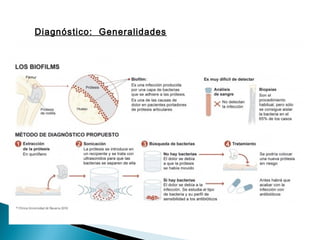
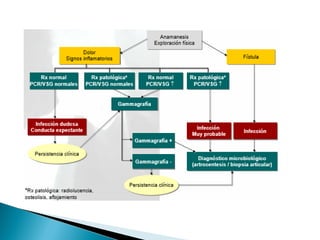
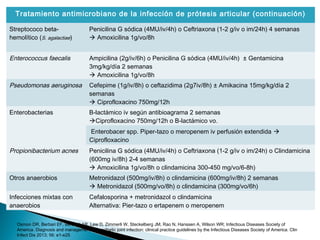
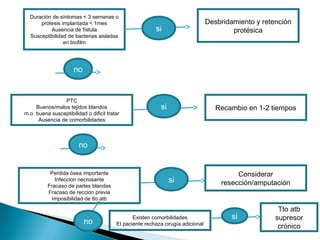
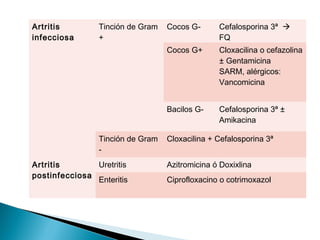
Este documento discute las principales complicaciones y características de las infecciones de prótesis articulares. Las complicaciones más comunes son el aflojamiento aséptico y séptico, la luxación y las fracturas periprotésicas. Las infecciones son la complicación más importante y aumentan la morbilidad a través de una mayor estancia hospitalaria y uso de antibióticos. La incidencia de infección es del 3% en cadera y 4% en rodilla. El documento también describe los patrones clínicos, etiología, diagnóstico y trat