Este documento proporciona información sobre el manejo de intoxicaciones en la sala de urgencias. Describe las vías de intoxicación común, síndromes asociados con diferentes agentes tóxicos, y el enfoque ABC para el manejo inicial que incluye estabilización, descontaminación, aumento de eliminación y uso de antídotos específicos. Resalta la importancia de considerar la intoxicación en cualquier paciente con compromiso sistémico hasta que se demuestre lo contrario.





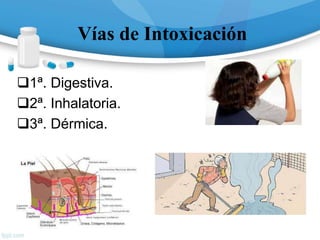
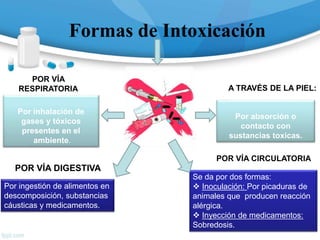

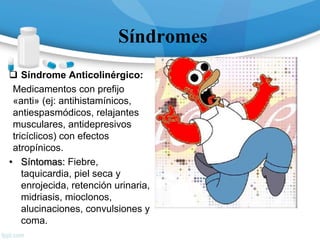

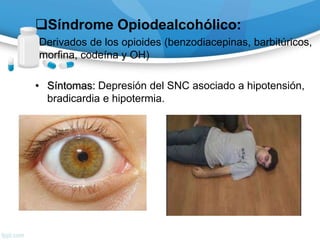
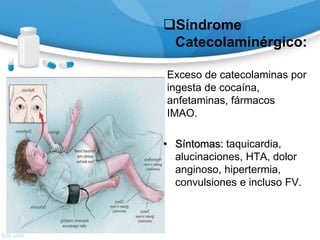

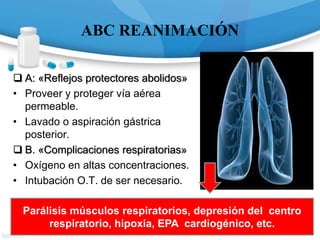

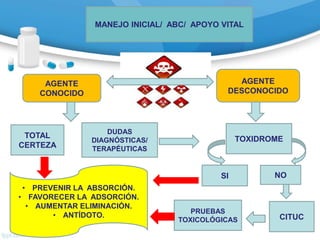






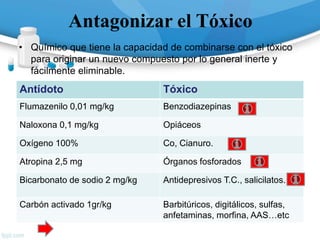



![Monóxido de Carbono
Producido por la
combustión
incompleta del
carbón(calefactores
de agua, gas de
cañería).
Síntomas: cefalea y
polipnea, náuseas,
irritabilidad, dolor
torácico, confusión y
cianosis.
TTO: ABC+ O2 []% y
abrigar.](https://image.slidesharecdn.com/intoxicacionesenurgencia-150415223855-conversion-gate02/85/Intoxicaciones-en-urgencia-27-320.jpg)

