Lomparte, Carlos - Gastrosquisis& onfalocele.pptx
- 1. GASTROSQUISIS Y ONFALOCELE MANEJO INICIAL DR CARLOS LOMPARTE YWANAGA INSN LIMA-PERU 2018
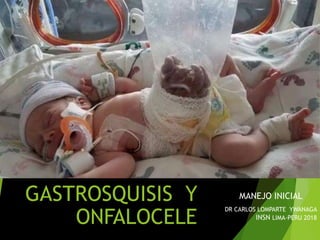
- 2. INTRODUCCION La Gastrosquisis y el Onfalocele son los defectos congénitos mas frecuentes de la pared abdominal. Comparten una característica en común: la herniación o evisceración de uno o más órganos de la cavidad abdominal, debido a una alteración en la formación de la pared abdominal. Diferencias clinicas GASTROSQUISIS ONFALOCELE SITIO DEL DEFECTO PRESENCIA DE SACO O CUBIERTA ORGANOS INVOLUCRADOS PARAUMBILICAL (frecuentemente a la derecha) NO INTESTINO, ESTOMAGO, VESICULA Y VEJIGA UMBILICAL SI HIGADO, INTESTINO, ESTOMAGO
- 4. EMBRIOPATOGENESIS GASTROSQUISIS • El defecto ocurre entre la 4ta y 10ma semana del desarrollo embrionario. • Varias hipótesis se han propuesto; todas involucran defecto en la formación o disrupción de la pared corporal del embrión, con la subsecuente herniación del intestino: 1. FALLA DEL MESODERMO PARA FORMAR LA PARED CORPORAL 2. RUPTURA DEL AMNIOS ALREDEDOR DEL ANILLO UMBILICAL 3. INVOLUCIÓN ANORMAL DE LA VENA UMBILICAL DERECHA DANDO LUGAR A UN DEBILITAMIENTO DE LA PARED CORPORAL 4. DISRUPCIÓN DE LA ARTERIA VITELINA DERECHA CON EL CONSIGUIENTE DAÑO DE LA PARED CORPORAL
- 5. EMBRIOPATOGENESIS ONFALOCELE • Durante la 6ta semana del desarrollo embrionario, el intestino medio se desarrolla rápidamente y migra atravéz del anillo umbilical dentro del cordón. • En el feto normal, el intestino retorna a la cavidad a la cavidad abdominal dentro de las siguientes 4 semanas. • Este retorno está asociado con una rotación antihoraria de 270°. • El Onfalocele ocurre cuando el intestino falla en retornar a la cavidad abdominal. • Se postula que esto de debe a un cierre retrasado de los pliegues laterales en asociación con un anillo umbilical grande. • Los Recién nacidos con Onfalocele usualmente tienen asociada una no-rotación o malrotación intestinal.
- 6. EPIDEMIOLOGÍA GASTROSQUISIS • Prevalencia 3-4 casos por 10,000 nacidos vivos. • En últimos 30 años, en E.U. y Europa se ha visto un incremento significativo de los casos (2-4 veces), “Epidemia de Gastrosquisis”. • Factores asociados: edad materna <25 años, IMC bajo, nivel socioeconómico bajo, tabaquismo, uso AINES, descongestionantes nasales, brocodilatadores, antidepresivos, tóxicos ambientales: agroquímicos, raza blanca, hispanos, indígenas austrlianos, etc. ONFALOCELE • Prevalencia 1.86 casos por cada 10,000 nacidos vivos. Incremento en los últimos 10 años del 11% de los casos. • Factores asociados: Edad materna <20 y >40 años, obesidad,sexo masculino, raza negra.
- 7. DATOS CLINICOS GASTROSQUISIS • Clasificación: GS Simple y GS Compleja: atresia, perforación o necrosis intestinal. • Mortalidad: GSS 1-4%, GSC 9-11%, GSC 5 veces más riesgo de muerte. Sobrevida global >90%. • Más del 85% de los casos no presentan malformaciones asociadas. ONFALOCELE • Clasificación: Con contenido hepático y sin él. Onfalocele Gigante: diámetro >=5cm, ó por contener más del 75% del hígado ó relación diámetro onfalocele/diámetro abdominal >0.6. Defectos <2cm son considerados como hernias del cordón umbilical • Mortalidad: 15-42%. Sobrevida cercana a 85% • Entre 35 y 80% de los pacientes tienen otras anomalías estructurales, principalmente cardiacas. Frecuente asociación con Síndrome Beckwith Wiedemann. Hasta un 60% de los onfaloceles que no contienen hígado presentan aneuploidías, particularmente T18, T13 y T21.
- 8. GASTROSQUISIS CON ATRESIA Y PERFORACION
- 10. DIAGNOSTICO PRENATAL GASTROSQUISIS • Mayoría de los casos son detectados al final del primer trimestre (11 a 14 semanas). • La alfafetoproteína está elevada en la mayoría de embarazadas que portan un feto con Gastroquisis. • La visualización del intestino se ve mejorada por la alta ecogenicidad de su pared debido al edema e inflamación, además del dilatado lumen. • Más tarde en el embarazo el eviscerado intestino aparece con paredes engrosadas y levemente dilatado debido a la exposición crónica al líquido amniótico. • Debido a su baja asociación con anomalías cromosómicas, los centros de diagnóstico prenatal no suelen solicitar de rutina estudio de cariotipo. • Debido a un significativo porcentaje de muerte interina en el tercer trimestre (10%) se recomienda evaluación cardiotocográfica 2 veces x semana apartir de las 32-34 semanas
- 11. DIAGNOSTICO PRENATAL ONFALOCELE • Al final del primer trimestre (11 a 14 semanas) casi todos los Onfaloceles pueden ser detectados por evaluación ultrasonográfica. • Ochenta por ciento de los casos contienen alguna parte del hígado. • La localización del hígado es importante porque los Onfaloceles que no contienen hígado están más comúnmente asociados aneuploidías fetales. • La alfafetoproteína al igual que en la Gastrosquisis, también está elevada en la mayoría de embarazadas que portan un feto con Onfalocele. • En un embarazo complicado con Onfalocele se solicitan estudios genéticos fetales, Test para síndrome Beckwith Wiedemann y ecocardiograma fetal. • Gestantes requieren seguimiento ecográfico estrecho porque la restricción del crecimiento y la amenaza de parto prematuro no son infrecuentes. Existe riesgo incrementado de muerte fetal tardía. • UN DX PRENATAL DE ESTAS PATOLOGÍAS OBLIGA A UN NACIMIENTO PLANIFICADO EN UN CENTRO ESPECIALIZADO QUE BRINDE CUIDADO INTENSIVO NEONATAL Y QUE CUENTE CON UN EQUIPO EXPERTO CIRUJANOS PEDIATRAS
- 12. MOMENTO Y VIA DE PARTO GASTROSQUISIS • El parto antes de las 37 semanas sólo se debe realizar por indicaciones obstétricas. • Se sugiere un ensayo de labor en vez de cesáreas programadas en la mayoría de pacientes. • En algunos centros recomiendan el nacimiento por cesárea en los casos que haya presencia de herniación significativa del hígado. • No existen recomendaciones para tiempo o vía de parto en relación al tipo de GS, simple o complicada. ONFALOCELE • En ausencia de indicaciones para un nacimiento temprano es razonable esperar labor espontánea hasta las 39 semanas. • No existe evidencia que el parto cesárea mejore los resultados en los Onfaloceles no complicados , cirugía debe reservarse para las indicaciones obstétricas. Algunos Cirujanos Pediatras recomiendan parto por cesárea para el caso de los Onfaloceles Gigantes.
- 13. MANEJO POSTNATAL GASTROSQUISIS Reanimación ABC Soporte respiratorio en caso necesario. Intubación y ventilación son preferidos a nCPAP para minimizar la distensión de los intestinos. Termorregulación y protección de asas intestinales: -Observe el color del intestino y distensión de las asas, evite excesiva manipulación. -Estabilize los intestinos en la línea media con un anillo hecho de gasa o algodón. -Envuelva los intestinos con un film plástico transparente alrededor del abdomen y mantenga el pedículo vascular en una posición neutral. También podría usar una bolsa de polietileno idealmente estéril.
- 14. MANEJO POSTNATAL GASTROSQUISIS Pase una sonda orogástrica #8 o mayor para descomprimir y aspirar el contenido gástrico. Dejar a gravedad y aspirar cada 30 minutos. NPO. Obtener acceso vascular (evitar vasos umbilicales). Iniciar fluidos intravenosos conteniendo Dx 10%, según requerimientos basales, luego Bolos de fluido (10-20ml/kg/h), cristaloides (suero fisiológico) o coloide deberían ser administrados para tratar la hipovolemia y acidosis metabólica. Monitorizar signos vitales, llenado capilar y flujo urinario. Controles de AGA, lactato y electrolitos cada 8- 12horas Otra forma de hidratar sería considerando un requerimiento para 24 horas de 2 a 3 veces el requerimiento basal. Reemplazar las pérdidas orogástricas volumen a volumen con una solución NaCl 0.45% + K 20mmol/L Mantener ambiente termoneutral
- 15. MANEJO POSTNATAL GASTROSQUISIS Tradicionalmente se ha aceptado que la mayoría de neonatos con GS están hipovolémicos por pérdidas incrementadas en un tercer espacio debido al daño intestinal. Parece ser que la conducta actual en el manejo de fluídos excede el volumen requerido y podría influir en resultados adversos de corto plazo.
- 17. MANEJO POSTNATAL GASTROSQUISIS Inicio de antibióticos previos cultivos. Esquema más recomendado: betalactámico + aminoglucósido, Ampicilina + Gentamicina o Amikacina. Agregar Metronidazol si hay perforación o signos de necrosis intestinal Considerar transfusión de PFC si paciente recibió bolos repetidos de fluidos dado el riesgo de sangrado por dilución de factores de coagulación. Transferir a un Hospital con Unidad Neonatal Quirúrgica tan pronto como sea posible. Inicio de Nutricion Parenteral precoz En el Post operatorio: Ventilación mecánica Gentil Sedoanalgesia-Relajantes musculares Tiempo promedio para alcanzar nutrición enteral completa en el caso de GS Simple o no complicada: 4 semanas
- 18. MANEJO POSTNATAL GASTROSQUISIS Vigilancia de aparición signos de Sindrome Compartimental: -Incremento de distensión abdominal -Edema de miembros inferiores -Disminución del flujo urinario a pesar de un adecuado manejo de fluídos -Empeoramiento de los requerimientos ventilatorios -Acidosis Metabólica …..Medición indirecta de Presión intrabdominal atravez de Sonda vesical. Normal hasta 12cm H20….. Valor crítico 15cm H20
- 19. MANEJO POSTNATAL ONFALOCELE Reanimación ABC Soporte respiratorio en caso necesario. Intubación y ventilación son preferidos a nCPAP para minimizar la distensión de los intestinos. Termorregulación y protección de las vísceras: Cubra el defecto con una gasa ligeramente humedecida con suero salino tibio. Envuelva el defecto con un film plástico transparente pero no vaya alrededor del abdomen. También podría usar una bolsa de polietileno idealmente estéril. La excesiva humedad y los dressing circunferenciales deben evitarse porque pueden macerar el saco del onfalocele. También deben evitarse las envolturas que circunden el abdomen porque pueden comprometer el flujo sanguíneo. Posicione sobre el lado izquierdo y mantenga el lado derecho en alto si aparece hipotensión, taquicardia o coloración violácea de los intestinos. Esto sugiere compromiso vascular. Pase una sonda orogástrica #8 o mayor para descomprimir y aspirar el contenido gástrico. Dejar a gravedad y aspirar cada 30 minutos. NPO. Obtenga un acceso vascular (evitar vasos umbilicales). Iniciar fluidos intravenosos conteniendo Dx 10%, según requerimientos basales
- 21. MANEJO POSTNATAL ONFALOCELE Reemplazar las pérdidas orogástricas volumen a volumen con una solución NaCl 0.45% + K 20mmol/L Mantener ambiente termoneutral Inicio de antibióticos previos cultivos. Esquema más recomendado: betalactámico + aminoglucósido, Ampicilina + Gentamicina o Amikacina. Transferir a un Hospital con Unidad Neonatal Quirúrgica tan pronto como sea posible. El Onfalocele roto se maneja como una gastrosquisis.
- 22. MANEJO POSTNATAL ONFALOCELE Transferir a un Hospital con Unidad Neonatal Quirúrgica tan pronto como sea posible. Inicio de Nutricion Parenteral precoz En el Post operatorio: Ventilación mecánica Gentil Sedoanalgesia-Relajantes musculares Tiempo promedio para alcanzar nutrición enteral completa: 2 a 3 semanas
- 23. Opciones de Cierre-Gastrosquisis CIERRE PRIMARIO CIERRE POR ETAPAS CON SILO SUTURADO CON SILO CON DISPOSITIVO DE RESORTE CIERRE SIN SUTURA “UMBILICAL CORD FLAP”
- 25. Cierre por ETAPAS Gastrosquisis Silo Suturado
- 26. CIERRE POR ETAPAS Gastrosquisis Silo con dispositivo de resorte
- 27. CIERRE SIN SUTURAS GASTROSQUISIS
- 29. PARCHE DERMAL FORMACIÓN DE ESCARA
- 30. GRACIAS POR SU ATENCIÓN