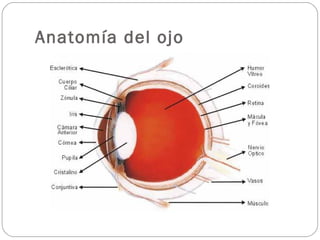
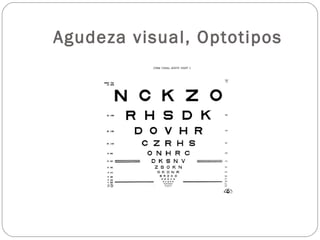
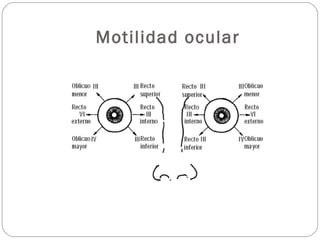
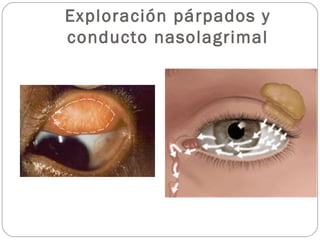
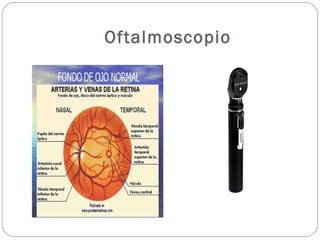
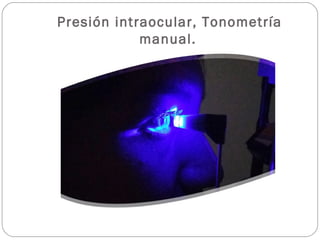
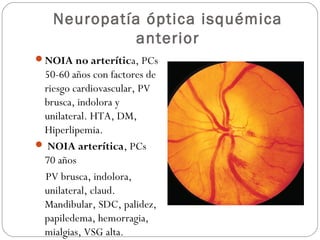
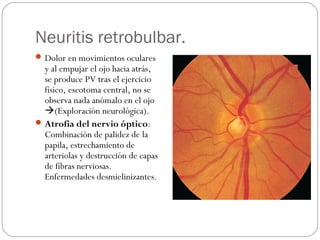
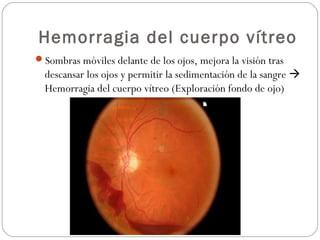
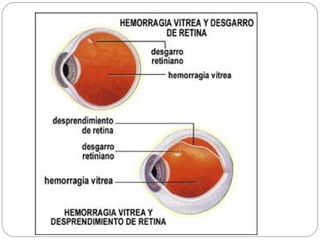
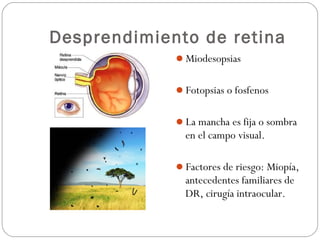
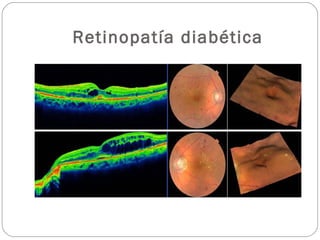
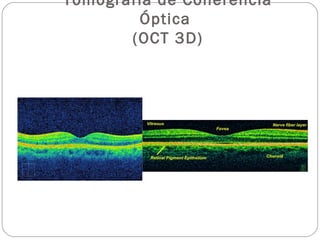
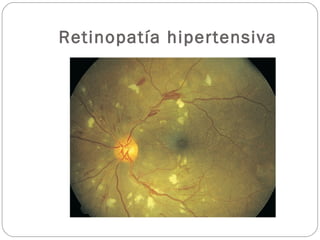
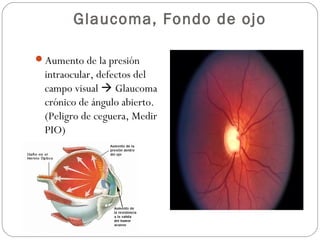
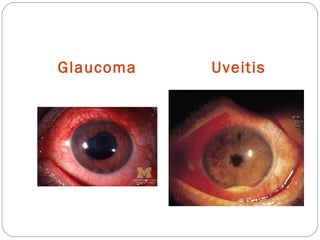
El documento aborda la pérdida de visión, destacando la importancia de la anamnesis y la exploración ocular para un diagnóstico adecuado. Se clasifica la pérdida de visión en transitoria, brusca, progresiva y dolorosa, mencionando sus causas y factores de riesgo. Concluye enfatizando la necesidad de una historia clínica detallada y la exploración exhaustiva para detectar condiciones urgentes y no urgentes.