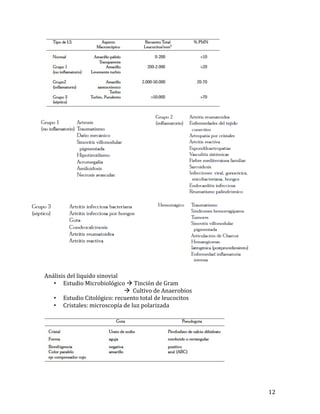
Este documento resume las características clínicas y de laboratorio del lupus eritematoso sistémico (LES), incluyendo sus manifestaciones más frecuentes como artritis, lesiones cutáneas, nefritis y anormalidades hematológicas y serológicas. También describe brevemente otras enfermedades del tejido conjuntivo como el síndrome antifosfolipídico y la artritis reumatoide.