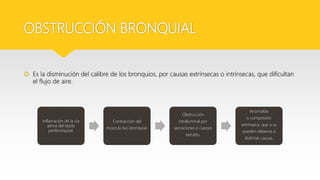
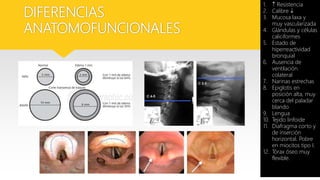
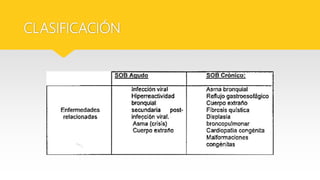
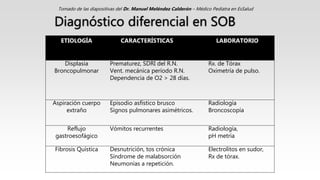
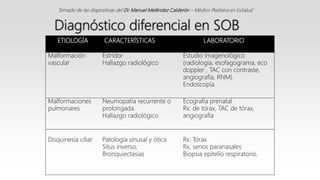
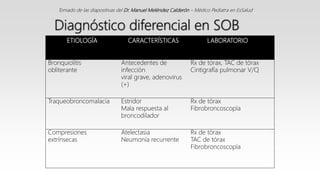
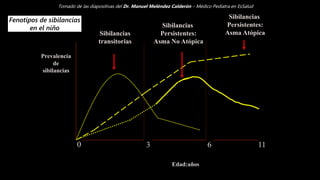
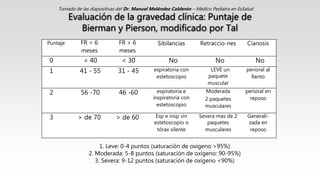
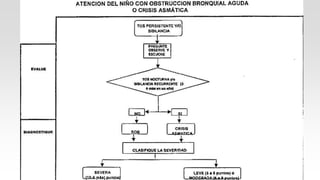
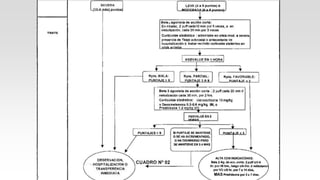
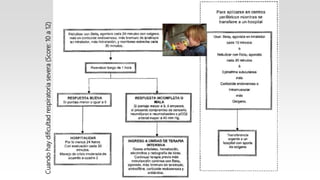
Este documento describe el Síndrome de Obstrucción Bronquial (SOB) en niños. Define el SOB como una condición caracterizada por tos, sibilancias y espiración prolongada de intensidad variable. Explica que el SOB puede deberse a diferentes enfermedades que disminuyen el diámetro de los bronquios. Luego resume las diferencias anatómicas y fisiológicas entre los bronquios de los niños y los adultos, la epidemiología, cuadro clínico, clasificación, diagnóstico, etiología