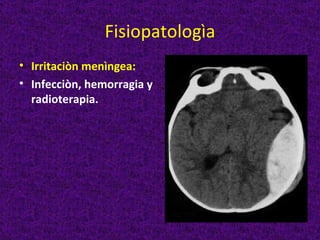
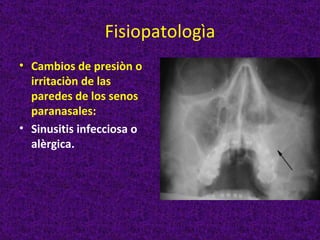
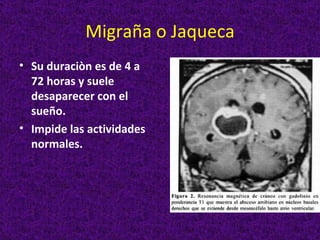
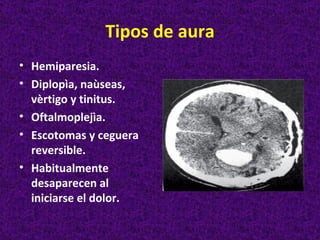
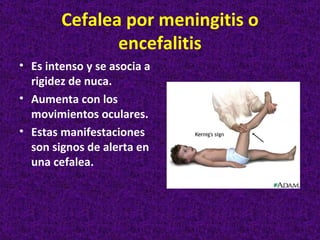
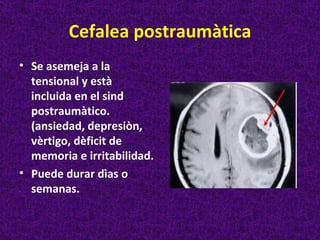
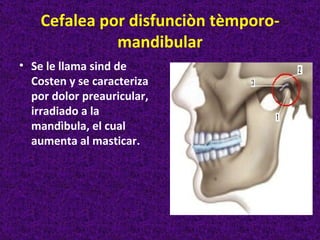
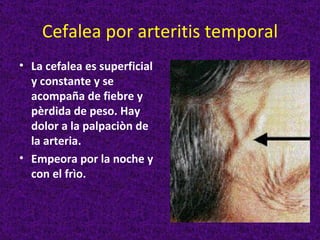
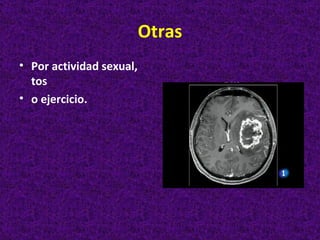
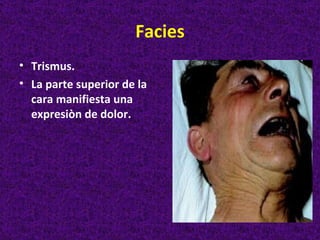
Este documento describe diferentes tipos de cefaleas y sus causas fisiopatológicas. Describe la cefalea tensional, la migraña, la cefalea de Horton y otras cefaleas como las causadas por meningitis, lesiones intracraneanas, sinusitis u origen cervical. También señala signos de alarma en la cefalea que podrían indicar una patología subyacente grave. Finalmente, realiza un diagnóstico diferencial entre epilepsia y sincopes.