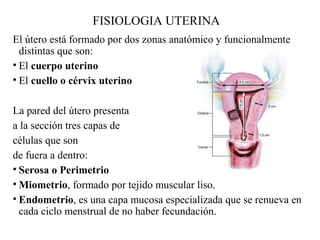
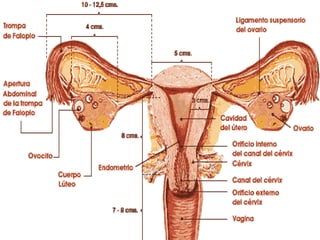
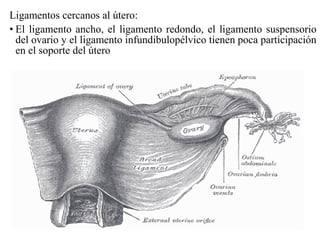
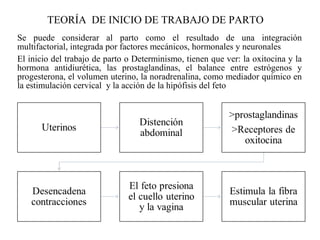
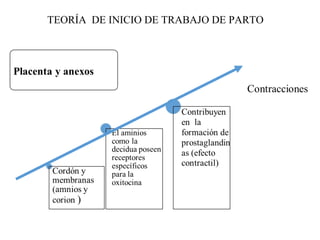
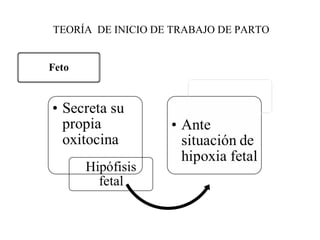
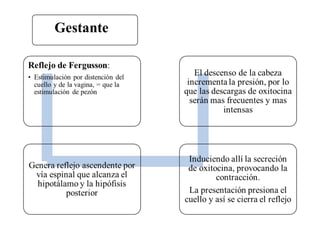
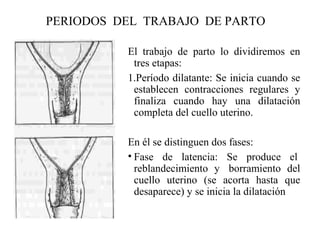
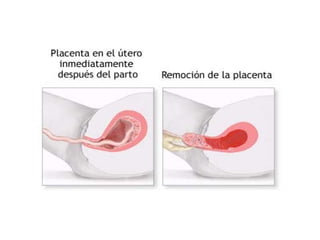
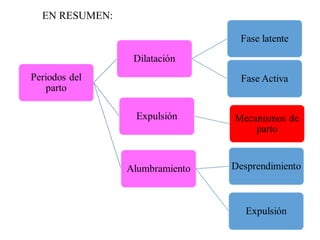
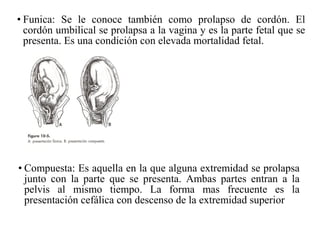
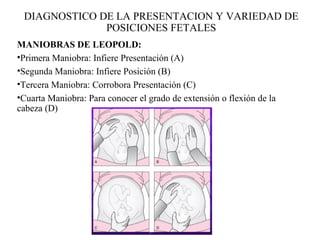
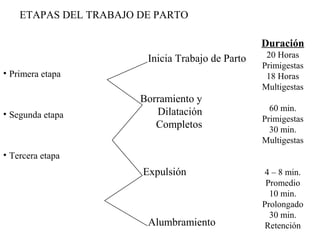
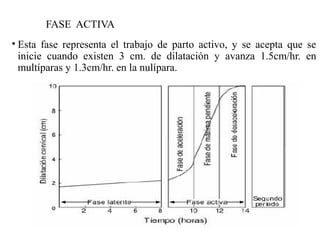
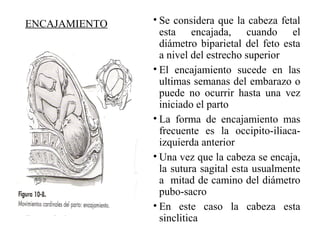
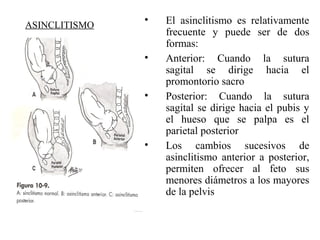
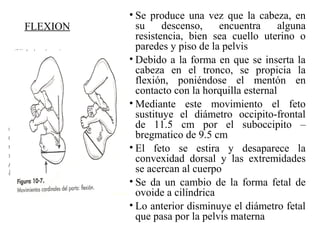
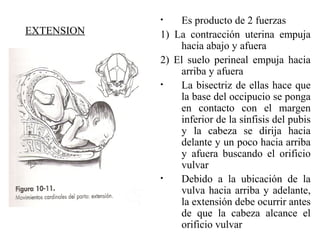
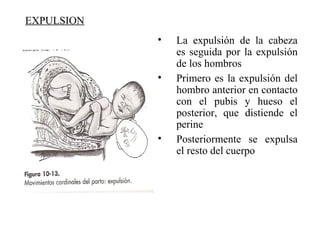
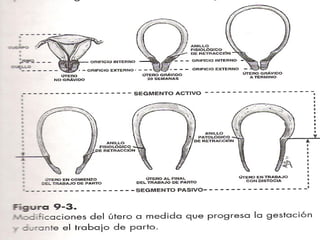
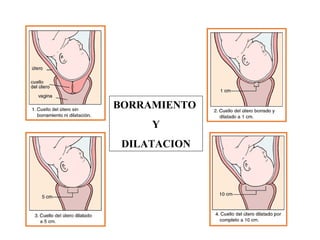
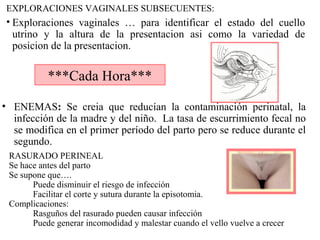
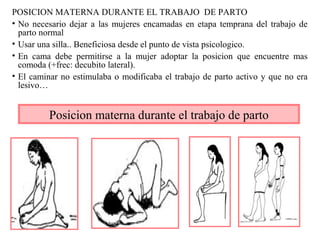
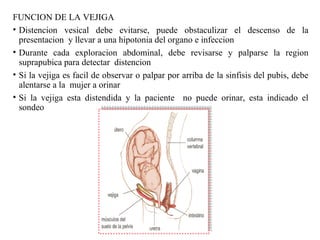
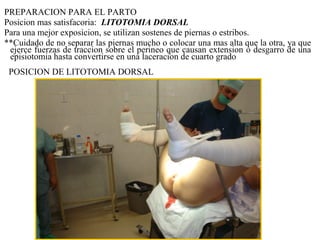
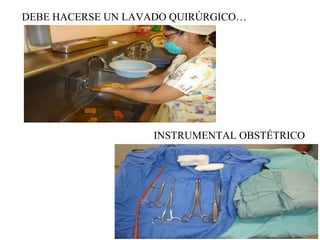
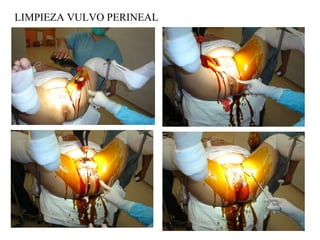
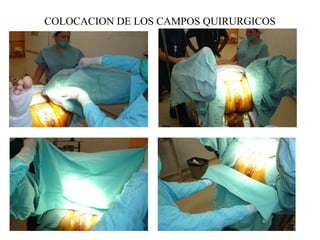
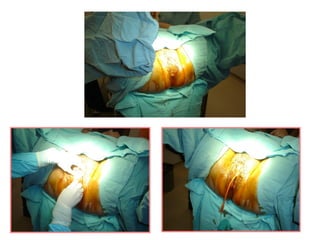
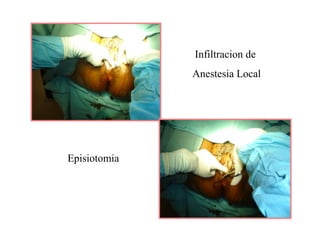
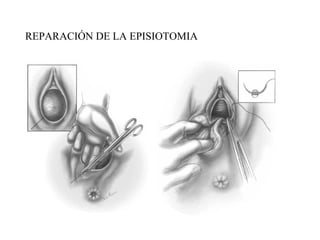
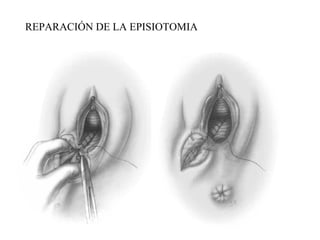
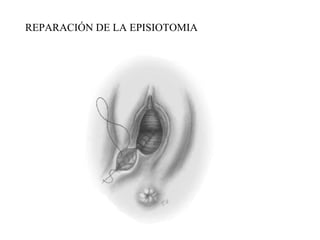
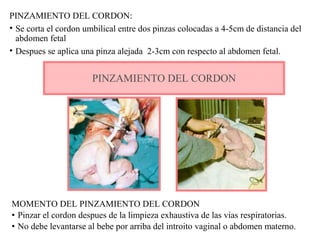
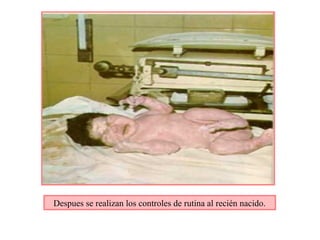
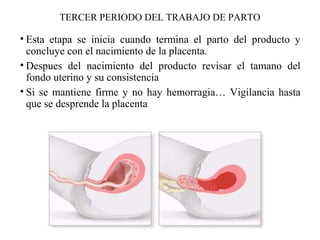
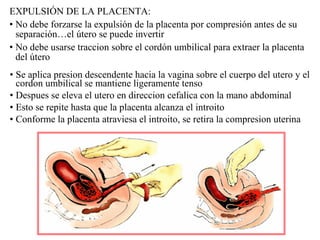
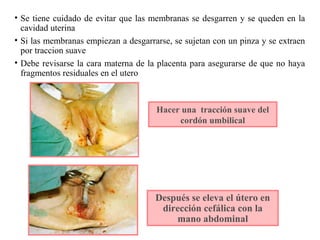
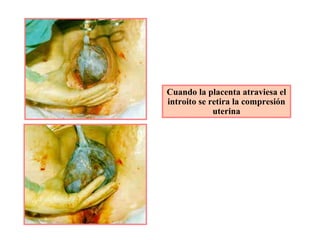
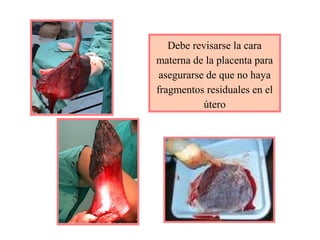
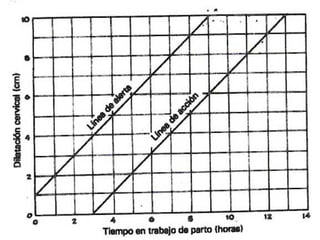
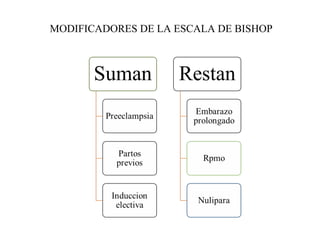
Este documento resume los principales temas relacionados con el trabajo de parto, incluyendo los tres períodos del parto (dilatante, expulsivo y alumbramiento), el curso clínico del parto, la asistencia al parto y la inducción/conducción del trabajo de parto. Explica conceptos como las etapas del trabajo de parto, los mecanismos de parto, el diagnóstico de la presentación fetal y las posiciones, entre otros aspectos relevantes de la atención del parto.