Sarcoma de kaposi
- 2. La enfermedad fue descrita por el Dr. Morits Kaposi en Viena en el año 1872, bajo el nombre de: " sarcoma múltiple pigmentado idiopático " También se le conoce como: " Angiosarcoma de Kaposi. "
- 3. Sarcoma de Kaposi (SK) es una enfermedad sistémica, multifocal con afectación predominantemente cutánea, constituida por una proliferación de células endoteliales, relacionada con la infección por el virus herpes humano tipo 8 y con factores genéticos, inmunológicos y ambientales
- 4. Etiología Que causa la enfermedad
- 5. La mayoría de los casos de SK se observan en personas con SIDA. En este grupo, los estudios han demostrado un fuerte vínculo entre el SK y un virus de transmisión sexual llamado virus del herpes humano 8. Estos factores probablemente sean los responsables en la mayoría de los casos.
- 6. Infección por VIH. Los hombres que tienen relaciones con hombres, y mujeres que tienen relaciones con hombres bisexuales. Las drogas. Suprimen el sistema inmune.
- 7. Epidemiologia A que población afecta mas, que edad, que región
- 8. El sarcoma de Kaposi se presenta en cuatro formas epidemiológicas, con desarrollos clínicos distintos, en los diferentes grupos susceptibles. La forma Endémico Clásico Europeo o Esporádico: fue la primera en ser descrita. Afecta sobre todo a hombres de más de 60 años. Se conoce de las regiones orientales del Mediterráneo. La enfermedad suele presentarse en forma cutánea, afectando sobre todo a los miembros inferiores, y es a menudo indolora.
- 9. La forma Africano no-SIDA En la década de 1950 y 1960, apareció entre individuos de raza negra más jóvenes (25 a 40 años), una forma más agresiva de Sarcoma de Kaposi endémico; fue descrita en el África Central, representando el 9% de todos los cánceres en Uganda. Las lesiones casi siempre son nodulares, con un curso variable que puede ir desde la forma leve similar a la forma clásica hasta una forma local, muy agresiva que progresa hacia la muerte en un período de 5 a 8 años.
- 10. La forma postrasplante Durante los años setenta el Sarcoma de Kaposi fue reportado entre un nuevo grupo de pacientes que recibieron terapia inmunosupresora para trasplantes renales y otras condiciones médicas. Las lesiones pueden ser localizadas o diseminadas. La proporción hombre-mujer es de dos a uno. Su evolución puede ser lenta o rápida, produciendo la muerte en un 30% de los casos.
- 11. La cuarta forma es la asociada al VIH. Individuos infectados por el VIH, especialmente hombres homosexuales o bisexuales son actualmente el grupo con la más alta incidencia de una agresiva forma de Sarcoma de Kaposi conocida como Epidémico o Asociado al SIDA, apareciendo en un 15-20%, lo cual, por otro lado, raramente ocurre en individuos inmunocompetentes. No se observan diferencias histológicas e inmunohistoquímicas entre las diferentes formas epidemiológicas, siendo las diferencias observadas más importantes las relativas al grado de desarrollo de la lesión.
- 12. Patogenia Como transcurre la enfermedad desde los síntomas hasta los efectos
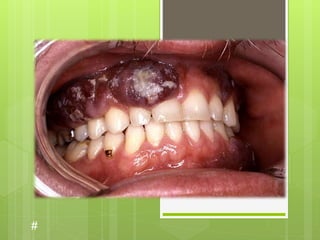
- 13. Los tumores aparecen con mayor frecuencia como protuberancias de color rojo azulado o púrpura en la piel. Son de color rojo púrpura debido a que son abundantes en vasos sanguíneos. Las lesiones pueden aparecer primero en los pies o los tobillos, los muslos, los brazos, las manos, la cara o cualquier otra parte del cuerpo. Igualmente, pueden aparecer en sitios dentro del cuerpo.
- 14. Enzinger propone una estadificacion: E I: cutáneo, localmente indolente. E II: cutáneo, localmente agresivo. E III: generalizado, mucocutáneo o con compromiso ganglionar, o ambos. E IV: compromiso visceral. Subtipos A: sin signos ni síntomas sistémicos B: con signos sistémicos (pérdida de peso mayor del 10%, fiebre de más de 2 semanas sin foco aparente).
- 15. Macroscópicamente se presenta como múltiples lesiones cutáneas, generalmente en zonas distales de extremidades inferiores en forma de manchas rojo violáceas que evolucionan a nódulos dermohipodérmicos, algunos de los cuales pueden ulcerarse.
- 19. Cuadro Clínico Características, como fiebre, dolor, coloración, etcétera.
- 20. Comienza generalmente como manchas elevadas en la piel o nódulos en las piernas o los dedos de los pies, de color púrpura o pardo oscuro que progresivamente confluyen unas con otras, para finalmente formar una úlcera. Su coloración es debida a que se originan en los vasos sanguíneos, simulando muchas veces un hematoma.
- 21. Cuando se localizan en los pulmones, se manifiesta con una dificultad para respirar. El pronóstico de esta localización no es bueno a raíz de lo difícil que resulta su tratamiento. El compromiso del aparato gastrointestinal suele ser grave debido a que puede producir una hemorragia masiva y/o una obstrucción que impide el transito intestinal normal. En algunas personas VIH positivas, el sarcoma de Kaposi puede ser el primer indicio de su enfermedad.
- 22. Otros síntomas pueden ser: Sangrado a raíz de lesiones gastrointestinales. Expectoración hemoptoica a raíz de las lesiones en el pulmón. Dificultad para respirar a raíz de las lesiones pulmonares.
- 23. Método de diagnostico Como se cual es la enfermedad, que estudios se realizan
- 24. El médico le preguntará acerca de sus síntomas y antecedentes clínicos. Se le realizará un examen físico. Si tiene lesiones cutáneas, el médico puede basar su diagnóstico en esta presencia. Si tiene hemorragias, dolor o descenso de peso, es posible que se necesiten más análisis para descubrir si tiene SK. Las pruebas pueden incluir: Biopsia: extracción de una muestra de tejido de una lesión para evaluar la presencia de células cancerosas Tomografía computarizada (TC): un tipo de radiografía que usa una computadora para obtener imágenes de las estructuras internas del cuerpo Broncoscopia: se inserta un tubo delgado con luz en la garganta para examinar los pulmones y las vías aéreas Endoscopia: se inserta un tubo delgado con luz en la garganta para examinar el tracto gastrointestinal
- 25. Diagnostico Diferencial Que otras enfermedades tienen las mismas características, como se diferencian.
- 26. Macroscópicamente, las lesiones maculosas del SK deben diferenciarseHemangioma microvenular Linfangiomatosis benigna Angiosarcoma
- 27. En estadios avanzados debe distinguirse de Acroangiodermatitis Dermatosis purpúrica pigmentada
- 28. Microscópicamente, las lesiones precoces deben diferenciarse de Telangiectasias
- 29. Tratamiento
- 30. El tratamiento del sarcoma de Kaposi es paliativo y depende de si el sarcoma se localiza sólo en la piel, o si se ha diseminado a otras partes del cuerpo. Hay tratamiento para todos los pacientes con sarcoma de Kaposi. Se emplean cuatro clases de tratamiento: cirugía (extracción del cáncer) quimioterapia (uso de medicamentos para eliminar las células cancerosas) radioterapia (uso de altas dosis de rayos X para eliminar las células cancerosas) terapia biológica (uso del sistema inmunitario del cuerpo para combatir el cáncer).
- 31. Tratamiento tópico: Alitretinoin (Panretin): Es el único medicamento tópico que se analizó en estudios clínicos y que está aprobado por la Administración de Alimentos y Fármacos para el tratamiento de las lesiones cutáneas del SK. Este gel se aplica en las lesiones, tres o cuatro veces al día, y los estudios han demostrado que es efectivo. Crioterapia: Se aplica nitrógeno líquido sobre la lesión. Esto destruye las células de la lesión y estimula el desarrollo de células sanas. Es efectiva para las lesiones pequeñas.
- 32. Tratamiento sistémico: Interferón alfa: Este medicamento es una versión sintética de una proteína que el cuerpo elabora naturalmente. Ataca el VIH, ayuda a mejorar la función inmunológica y ha demostrado ser un tratamiento efectivo contra el SK.
- 33. Pronostico
- 34. El pronóstico del sarcoma de Kaposi depende de la forma de la enfermedad. Las formas más leves son raras y se desarrollan lentamente. Las personas con sarcoma de Kaposi clásico usualmente mueren por otras causas o desarrollan un segundo tipo de cáncer, que aparece en hasta un tercio de las personas con sarcoma de Kaposi clásico. El sarcoma de Kaposi relacionado con el tratamiento inmunosupresor a menudo mejora al disminuir o cambiar la dosis del medicamento. El factor más importante en el pronóstico del sarcoma de Kaposi relacionado con el SIDA es el nivel de deterioro del sistema inmune. El desarrollo del sarcoma de Kaposi sugiere que el sistema inmune está altamente deteriorado y las personas con esta enfermedad usualmente mueren por una infección diferente relacionada con el VIH.
- 35. Prevención
- 36. Para prevenir el SK relacionado con el SIDA, siga estos pasos a fin de minimizar su exposición al VIH: No comparta agujas. Restrinja la cantidad de parejas sexuales. Evite tener relaciones sexuales con personas que tengan VIH o que se inyecten drogas. Evite recibir transfusiones de productos sanguíneos no examinados.
- 37. Si es un trabajador de la Salud Use guantes de látex y barbijo. Manipule las agujas con cuidado y deséchelas adecuadamente. Siga cuidadosamente las precauciones universales.
- 38. Si convive con una persona infectada por VIH Use guantes de látex si manipula fluidos corporales. Cubra todos los cortes y las llagas con vendas. Siga este procedimiento para los cortes suyos y del paciente. No comparta artículos de higiene personal