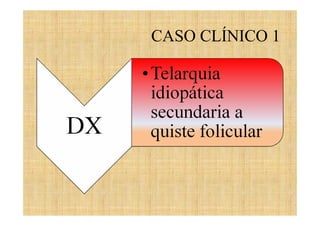
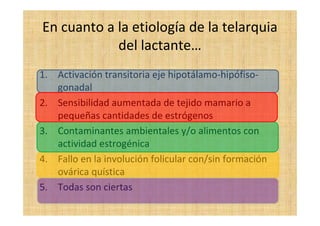
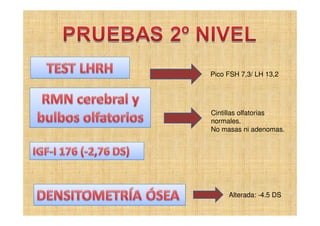
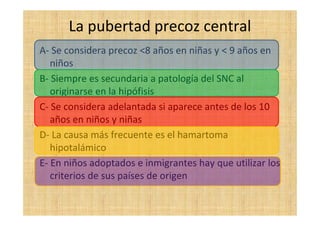
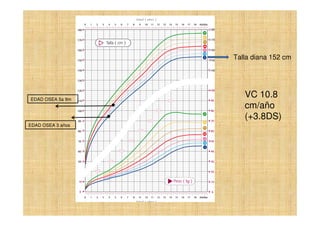
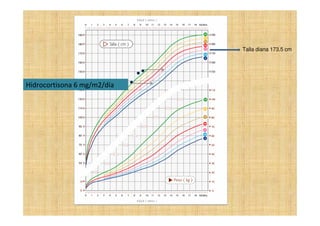
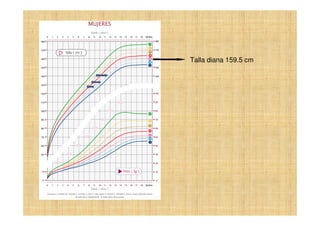
El documento presenta tres casos clínicos de pacientes con alteraciones en la pubertad. El primer caso es una niña con telarquia idiopática. El segundo caso es una adolescente con retraso puberal simple. El tercer caso es una niña pequeña con pubertad precoz central probablemente idiopática. Los casos incluyen exámenes físicos, pruebas complementarias y diagnósticos y tratamientos propuestos.