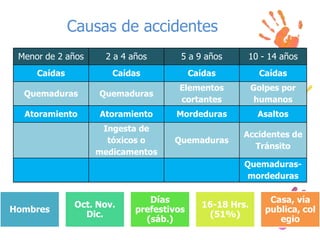
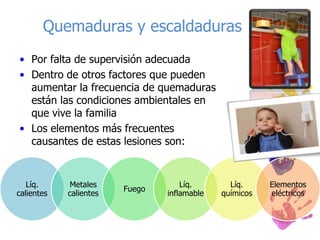
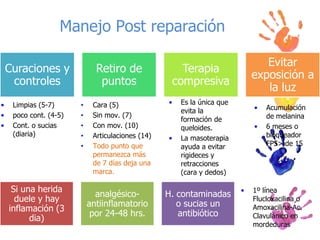
Los accidentes constituyen la principal causa de muerte en niños mayores de un año. En niños entre 1 y 4 años, la principal causa son las asfixias por inmersión, quemaduras y sofocaciones. Entre los 5 y 19 años, los accidentes de tránsito son la principal causa. Las lesiones en los niños son prevenibles mediante medidas de seguridad y supervisión adecuadas.