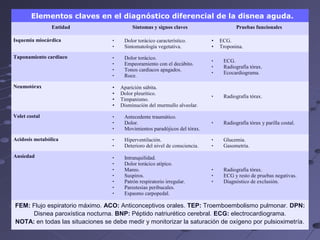
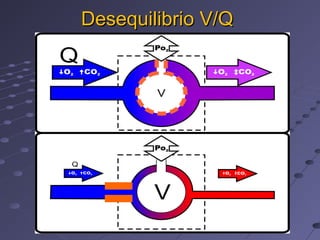
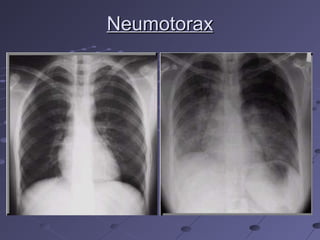
Este documento describe la disnea aguda y la insuficiencia respiratoria aguda. Explica que la disnea es una sensación subjetiva de dificultad para respirar y que puede ser causada por obstrucciones en las vías respiratorias, enfermedades pulmonares o cardíacas, y otras condiciones. Describe los pasos para evaluar a un paciente con disnea aguda, incluida la historia clínica, examen físico y pruebas complementarias. También explica los mecanismos fisiológicos involucrados en la