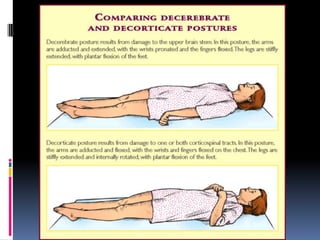
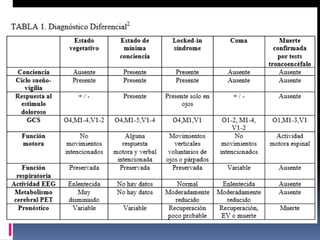
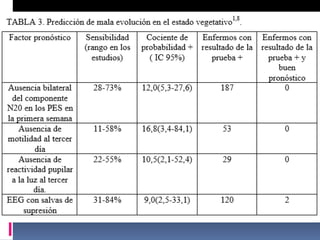
Este documento resume los conceptos clave relacionados con los estados de conciencia y el estado vegetativo. Define la vigilia, la conciencia y distingue entre ellos. Explica las causas, características y diagnóstico del estado vegetativo, así como su pronóstico y manejo. El documento provee una descripción detallada pero concisa de estos temas neuropsiquiátricos complejos.