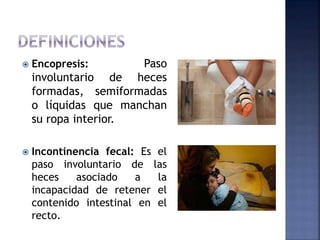
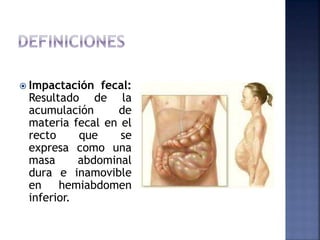
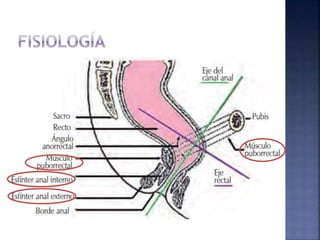
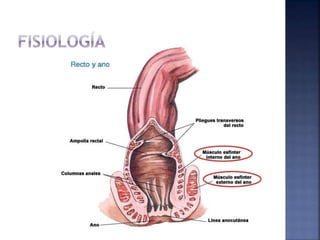
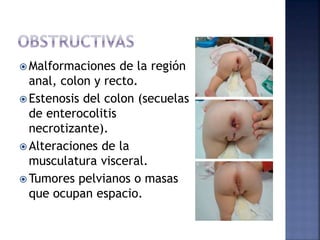
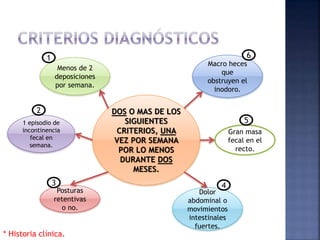
El documento habla sobre el estreñimiento, definiéndolo y explicando sus causas, síntomas y tratamientos. Explica que representa del 3 al 5% de las consultas pediátricas y del 15 al 25% de las consultas de gastroenterología pediátrica. Describe los diferentes tipos de estreñimiento como funcional u orgánico, y los factores que contribuyen a cada uno. También detalla posibles exámenes, estrategias de tratamiento como laxantes, dieta y hábitos, así como la importancia de la educación para pre