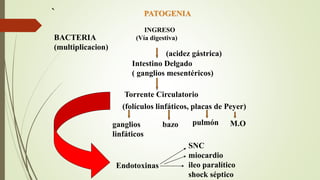
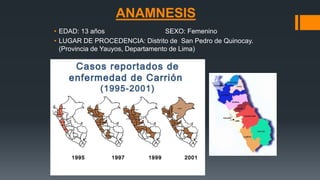
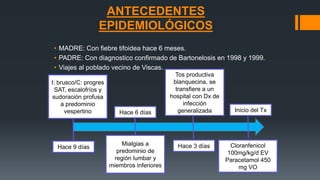
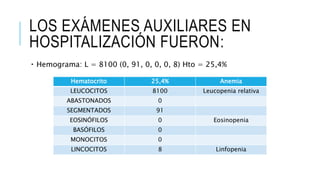
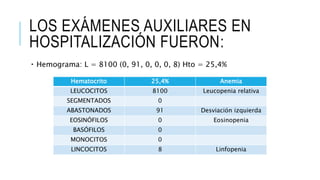
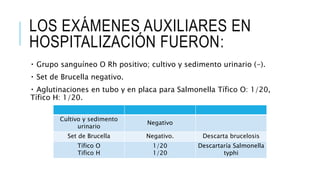
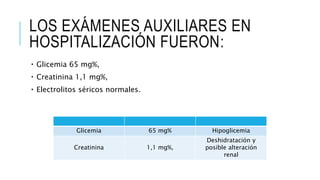
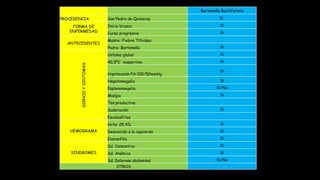
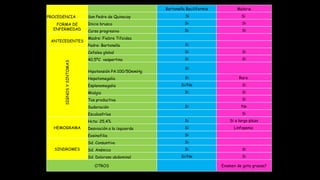
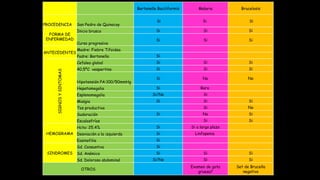
Este documento presenta el caso clínico de una niña de 13 años con diagnóstico presuntivo de enfermedad de Carrión (bartonelosis). Describe los antecedentes epidemiológicos y familiares de la paciente, sus síntomas y signos clínicos, los resultados de exámenes de laboratorio y diagnósticos diferenciales. El tratamiento prescrito fue cloranfenicol 100 mg/kg/día por vía intravenosa durante 5 días para tratar la enfermedad de Carrión.










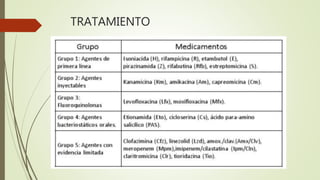
![TRATAMIENTO
Cloramfenicol 100 mg/kg/d x 5 días e.v 5omg/kg/d
Pàracetamol 450mg v.o condicional a Tº > 38.5ºC
TARAZONA F, Augusto et al. Terapia antibiótica para el manejo de la bartonelosis o enfermedad de Carrión en eL Perú. Rev.
perú. med. exp. salud publica [online]. 2006, vol.23, n.3 [citado 2015-11-08], pp. 188-200 .](https://image.slidesharecdn.com/g10enfermedaddecarrin-160523074412/85/G10-enfermedad-de-carrion-20-320.jpg)
![TRATAMIENTO
TARAZONA F, Augusto et al. Terapia antibiótica para el manejo de la bartonelosis o enfermedad de Carrión en eL Perú. Rev.
perú. med. exp. salud publica [online]. 2006, vol.23, n.3 [citado 2015-11-08], pp. 188-200 .](https://image.slidesharecdn.com/g10enfermedaddecarrin-160523074412/85/G10-enfermedad-de-carrion-21-320.jpg)
![TARAZONA F, Augusto et al. Terapia antibiótica para el manejo de la bartonelosis o enfermedad de Carrión en eL Perú. Rev.
perú. med. exp. salud publica [online]. 2006, vol.23, n.3 [citado 2015-11-08], pp. 188-200 .
TRATAMIENTO](https://image.slidesharecdn.com/g10enfermedaddecarrin-160523074412/85/G10-enfermedad-de-carrion-22-320.jpg)
![BIBLIOGRAFIA
• TARAZONA F, Augusto et al. Terapia antibiótica para el manejo de la bartonelosis o
enfermedad de Carrión en eL Perú. Rev. perú. med. exp. salud publica [online]. 2006,
vol.23, n.3 [citado 2015-11-08], pp. 188-200 . Disponible en:
<http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1726-
46342006000300009&lng=es&nrm=iso>. ISSN 1726-4634.
• Farreras y Rozman. Medicina Interna XVII edición.
• Medicina Interna. Cecil XVI edición
• http://www.paho.org/hq/index.php?option=com_docman&task=doc_view&gid=14036&I
temid
• MAGUIÑA VARGAS, Actualización de la Enfermedad de Carrión. Tema de Revisión . Rev.
Med Hered. 10 (1),2008](https://image.slidesharecdn.com/g10enfermedaddecarrin-160523074412/85/G10-enfermedad-de-carrion-23-320.jpg)