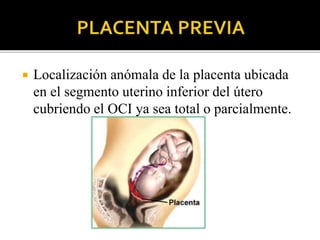
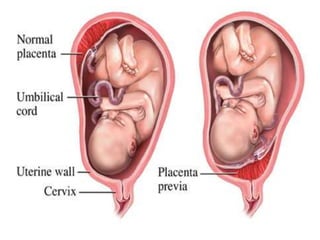
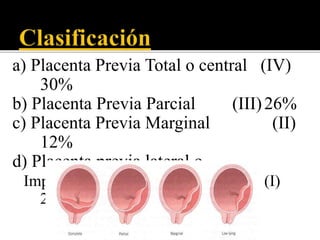
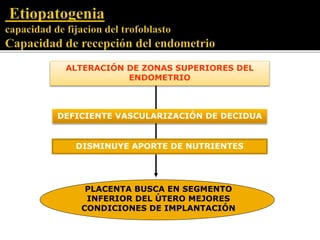
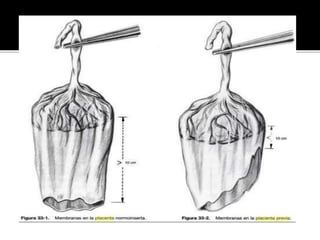
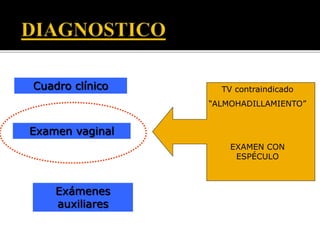
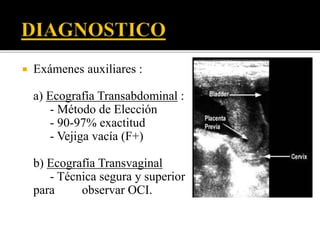
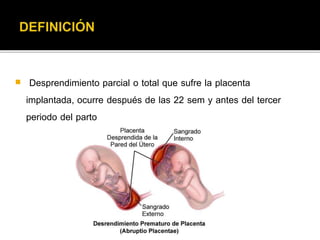
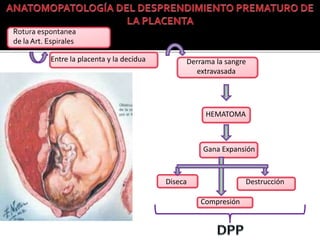
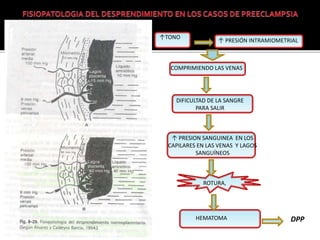
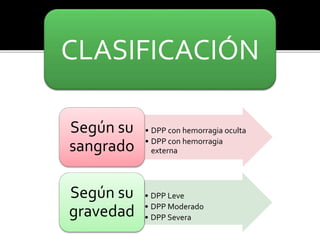
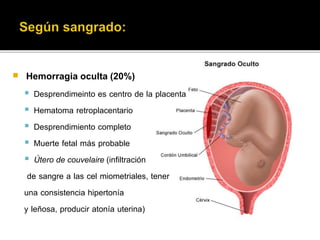
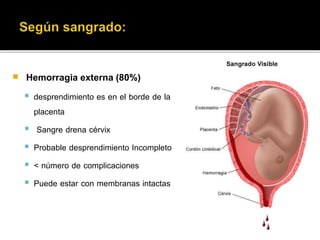
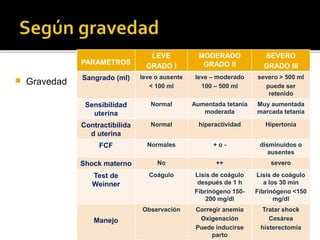
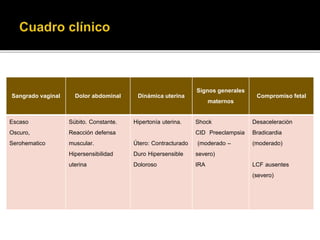
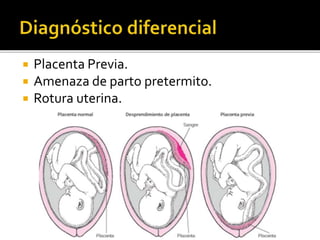
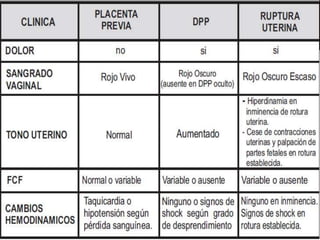
El documento describe la placenta previa, una complicación del embarazo en la que la placenta se implanta parcial o totalmente en la parte baja del útero cubriendo la cerviz uterina. Ocurre en aproximadamente 1 de cada 200 partos y puede causar hemorragias graves durante el embarazo, parto y posparto, aumentando el riesgo de transfusión sanguínea, histerectomía y muerte materna y fetal. El diagnóstico se realiza principalmente con ecografía y el tratamiento depende de la gravedad de la hemor