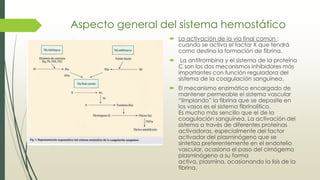
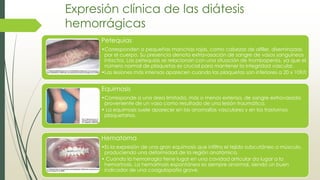
Este documento describe la aproximación clínica a la patología del sistema hemostático. Explica el funcionamiento general del sistema hemostático, incluyendo los compartimentos celular y plasmático. También describe la expresión clínica de las diátesis hemorrágicas a través de la historia clínica y la exploración física, así como los síndromes hemorrágicos congénitos como las coagulopatías y trombopatías.