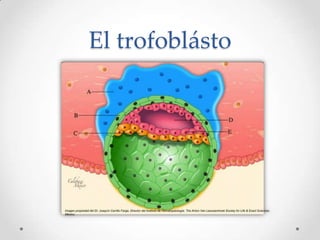
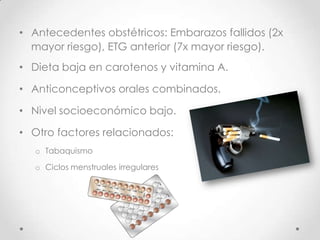
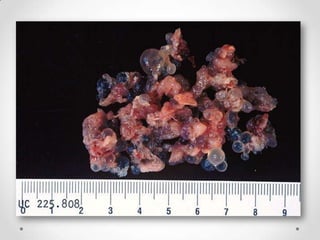
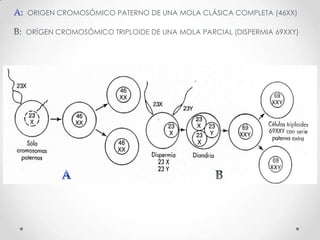
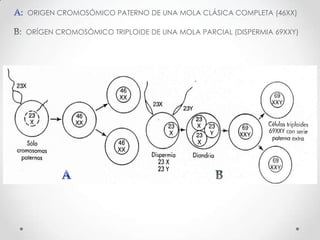
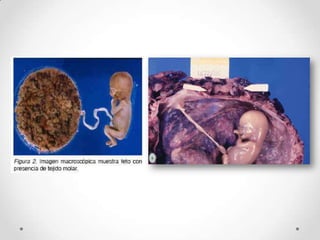
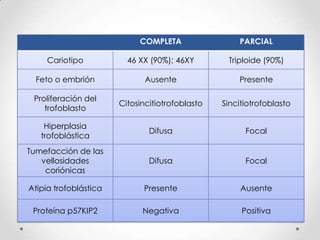
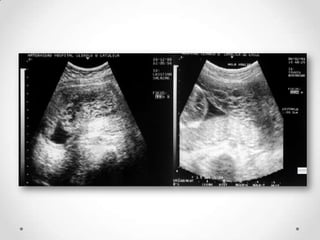
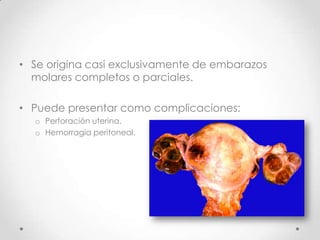
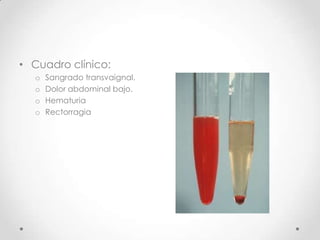
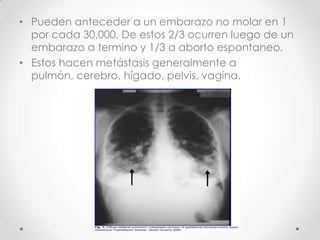
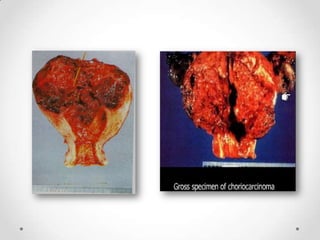
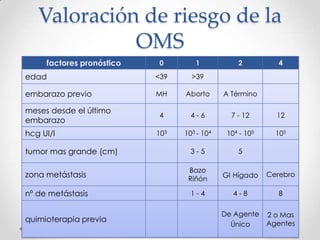
Este documento resume las enfermedades trofoblásticas gestacionales, incluyendo la mola hidatiforme completa y parcial, la mola invasora, el coriocarcinoma y el tumor trofoblástico del sitio placentario. Describe sus características clínicas, factores de riesgo, diagnóstico, tratamiento y pronóstico.