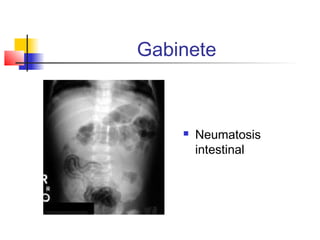
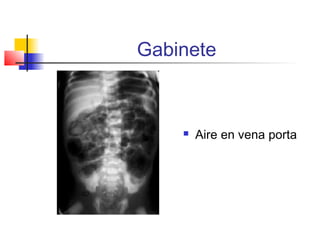
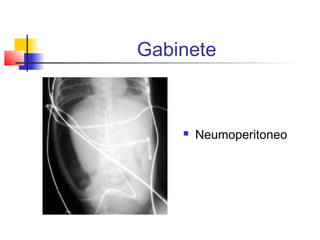
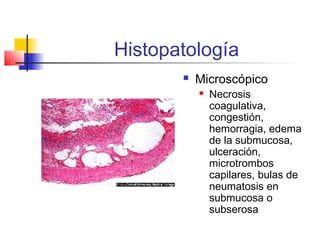
La enterocolitis necrosante (ECN) es una enfermedad grave del intestino en neonatos que puede causar necrosis, sepsis y muerte. Es más común en prematuros. Los factores de riesgo incluyen prematuridad, alimentación enteral, infecciones y alteraciones circulatorias. Los síntomas son distensión abdominal, vómito y sangre en heces. El tratamiento involucra ayuno, antibióticos, soporte vital y cirugía para perforaciones. La prevención incluye leche materna y control de infecciones.