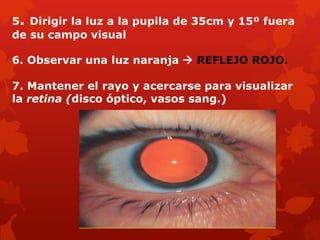
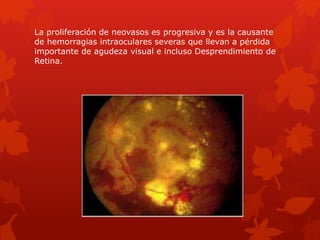
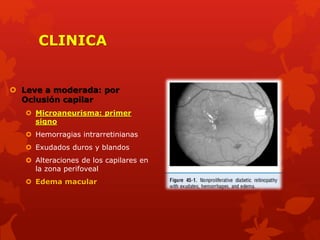
El documento resume las características clave de la exploración del fondo de ojo. Explica que el fondo de ojo permite ver la vasculatura retiniana sin invadir el cuerpo, y describe las estructuras que se pueden observar como la retina, mácula, disco óptico y vasos sanguíneos. También resume algunas enfermedades que se pueden detectar en el fondo de ojo como la retinopatía diabética, hipertensiva y otras alteraciones.