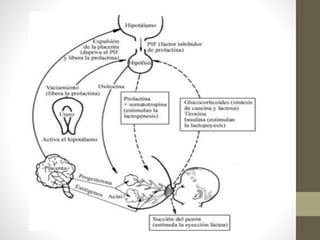
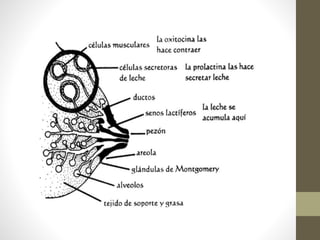
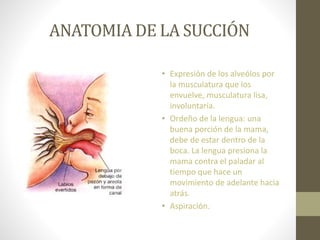
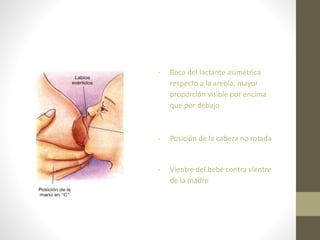
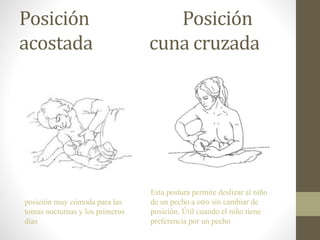
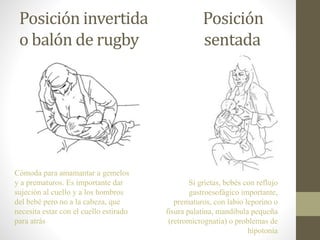
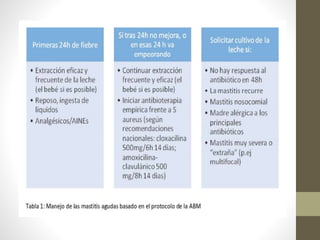
Este documento habla sobre los beneficios de la lactancia materna exclusiva durante los primeros seis meses de vida del bebé según la OMS. Recomienda amamantar al bebé dentro de la primera hora de vida, dar el pecho cuando el bebé lo pida y no usar biberones u otros alimentos complementarios. También describe los beneficios nutricionales, de desarrollo y de salud para el bebé y la madre de la leche materna.