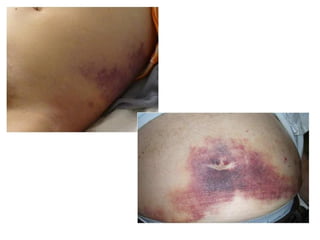
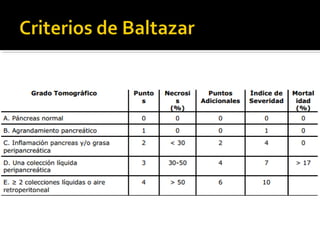
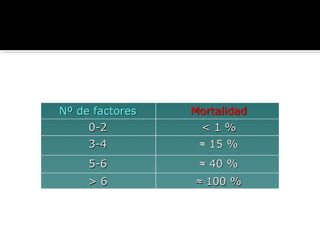
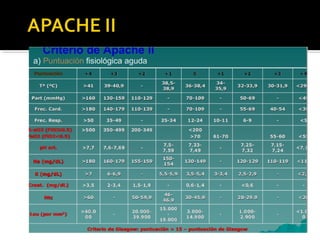
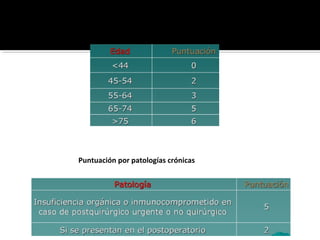
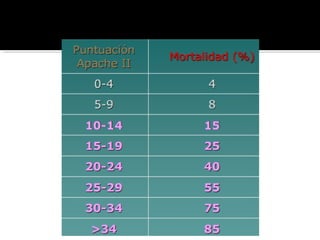
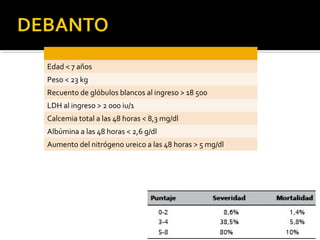
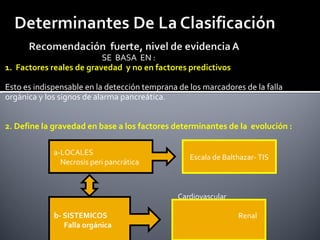
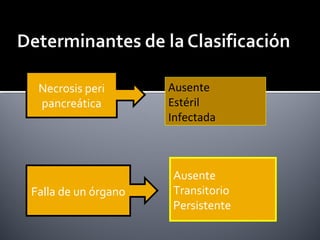
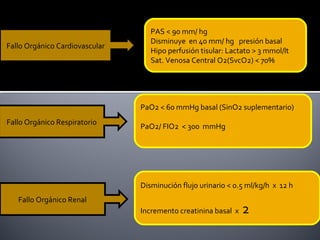
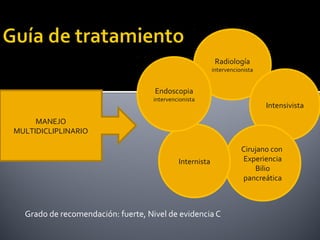
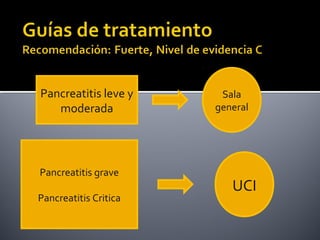
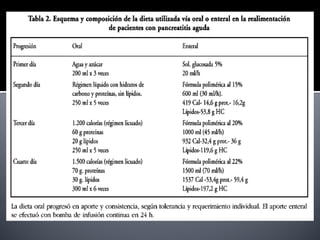
Este documento describe la pancreatitis aguda, incluyendo su definición, etiología, fisiopatología, síntomas, diagnóstico y clasificación. La pancreatitis aguda puede ser leve, moderada, grave o crítica dependiendo de la presencia de necrosis pancreática y falla orgánica. Nuevas clasificaciones como la de Atlanta de 1992 se basan en factores reales de gravedad como necrosis y falla de órganos para mejor predecir los resultados.