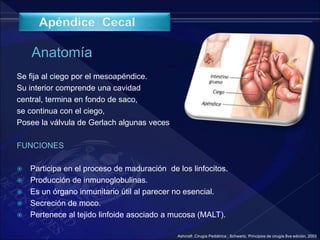
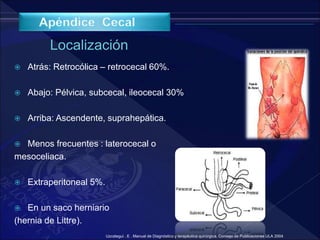
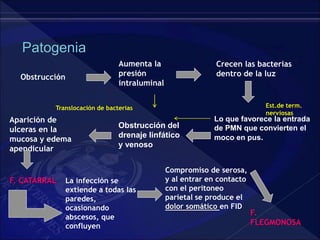
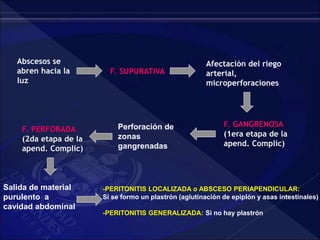
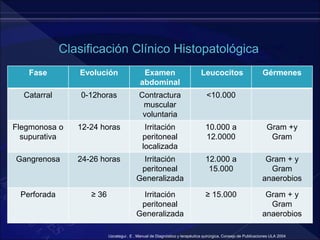
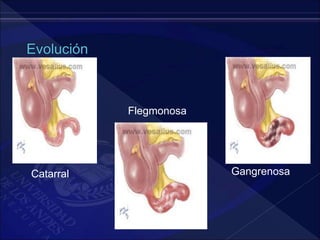
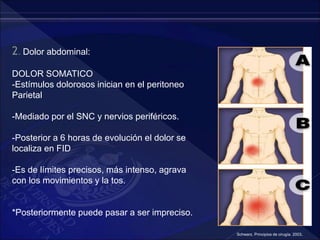
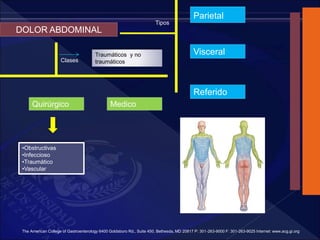
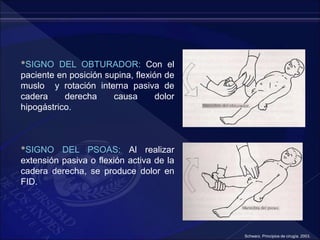
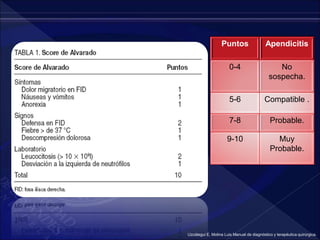
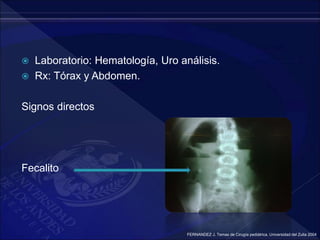
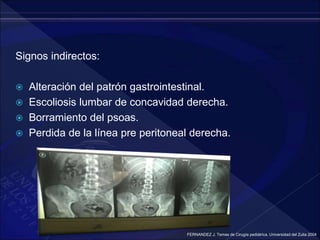
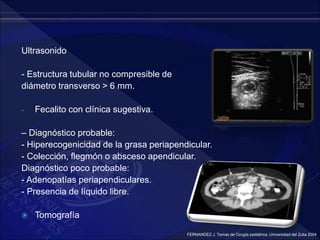
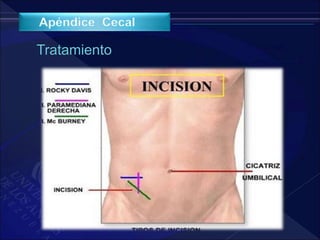
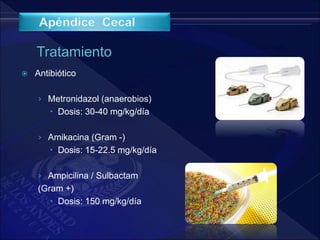
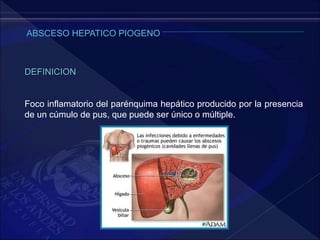
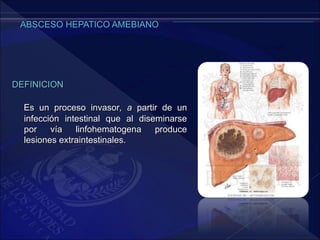
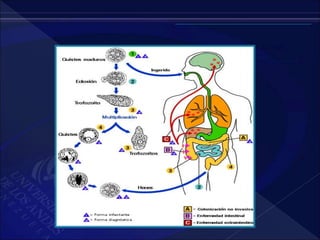
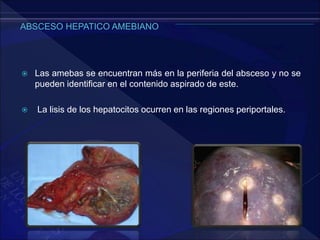
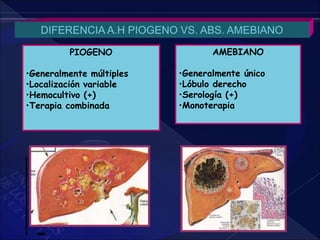
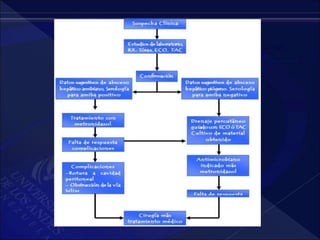
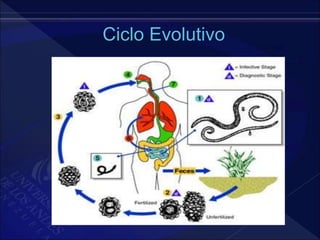
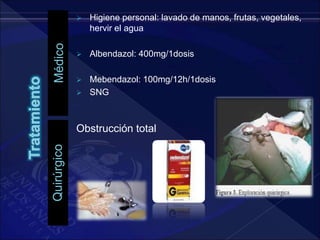
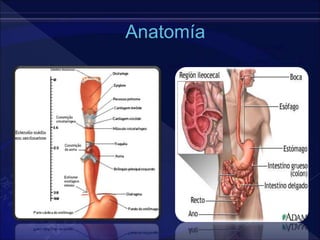
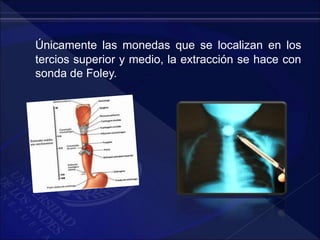
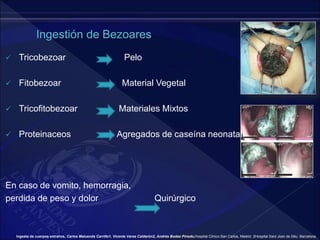
El documento revisa la historia, diagnóstico y tratamiento de la apendicitis y abscesos hepáticos, detallando su patogenia, manifestaciones clínicas y diferentes enfoques terapéuticos. Destaca la evolución del conocimiento médico desde los primeros cirujanos hasta los métodos modernos de diagnóstico como ultrasonido y tomografía. Además, se menciona la importancia de la intervención médica oportuna para evitar complicaciones graves como la peritonitis y la mortalidad en casos severos.