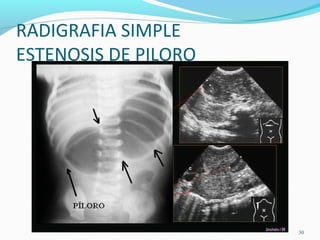
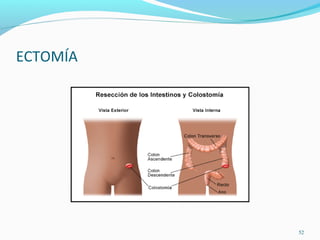
Este documento describe las diferentes etapas del proceso quirúrgico, incluyendo el pre-operatorio, la operación propiamente dicha y el post-operatorio. En el pre-operatorio, se realizan estudios y exámenes para preparar al paciente para la cirugía. La operación incluye la dieresis, la cirugía en sí y la síntesis. En el post-operatorio, el paciente es monitoreado mientras se recupera de la cirugía.