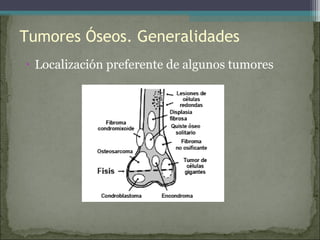
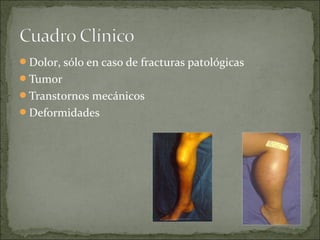
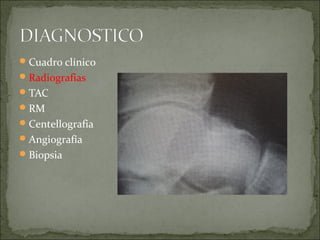
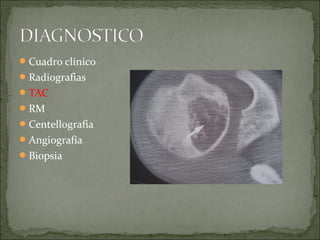
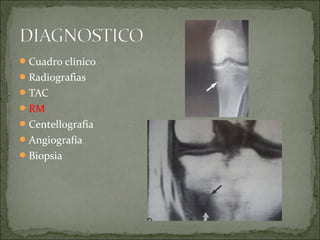
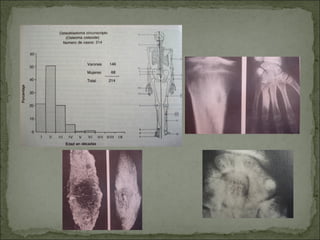
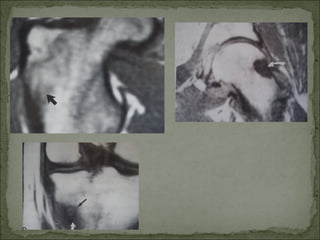
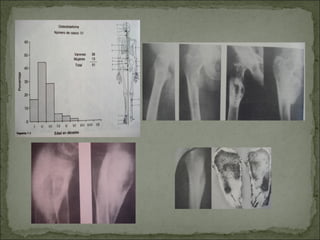
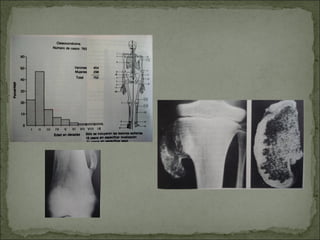
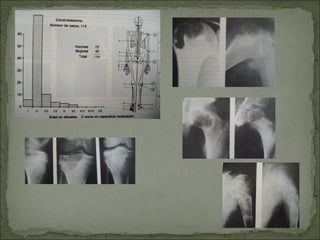
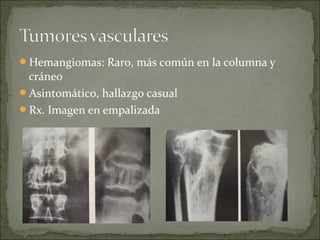
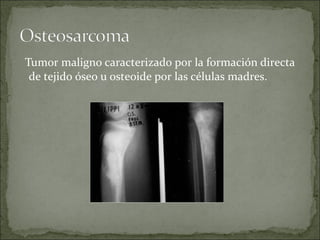
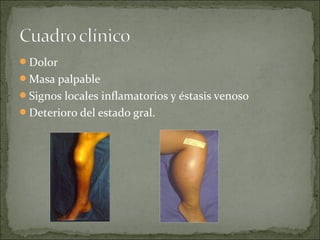
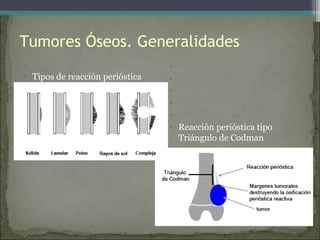
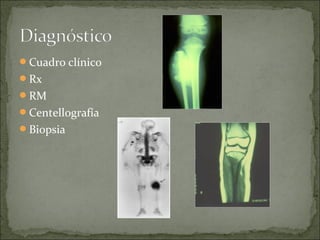
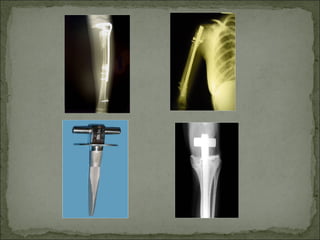
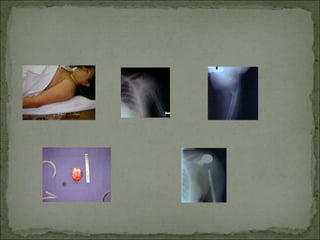
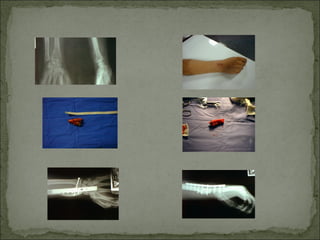
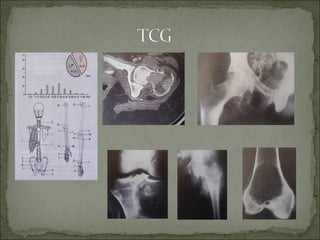
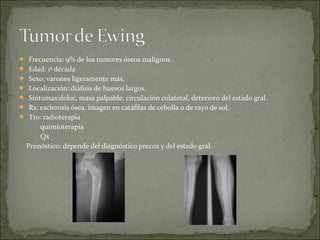
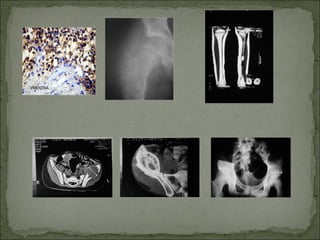
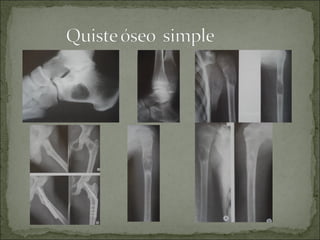
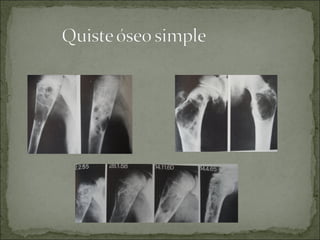
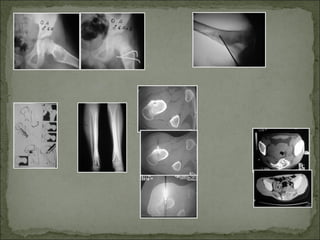
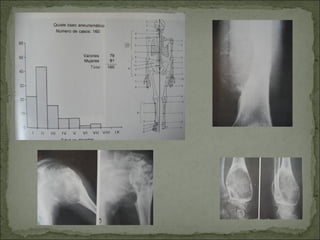
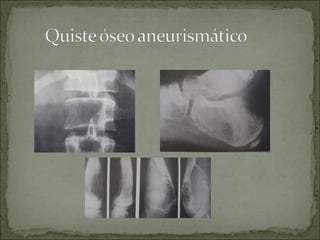
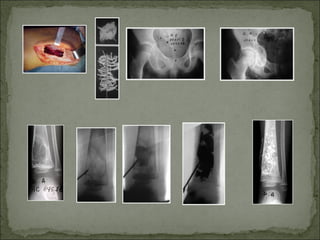
Este documento describe diferentes tipos de tumores óseos, incluyendo su clasificación, características y tratamiento. Los tumores óseos pueden ser benignos o malignos, y derivar de tejido óseo, cartilaginoso u otros orígenes. El osteosarcoma y condrosarcoma son los tumores malignos más comunes, que suelen afectar a adolescentes y adultos jóvenes, causando dolor y deformidad ósea. La radiografía, TAC, resonancia magnética y biopsia son importantes para el diagnóstico y tratamiento