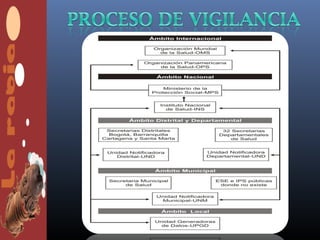
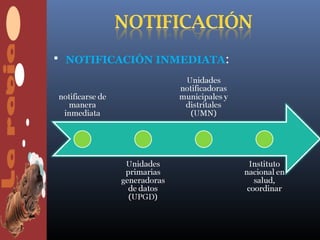
Un caso de rabia fue confirmado en una niña de 13 años en el municipio de Enciso, Santander. La niña falleció después de presentar deterioro neurológico. La investigación reveló que había tenido contacto con un gato que luego murió de causas desconocidas y que también había atacado a otros dos niños. Varios miembros de la familia y los otros niños atacados recibieron tratamiento preventivo debido al riesgo de contagio.