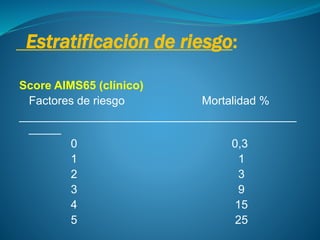
Este documento describe la epidemiología, presentación clínica, diagnóstico y manejo de la hemorragia digestiva alta. Ocurre en 165 casos por cada 100,000 personas por año en EEUU, con una mortalidad global del 13-14%. Las causas más comunes son úlcera duodenal, úlcera gástrica y varices esofágicas. El examen físico, laboratorios y endoscopia alta son fundamentales para el diagnóstico y tratamiento. La reanimación debe realizarse de manera simultánea, incluyendo vías