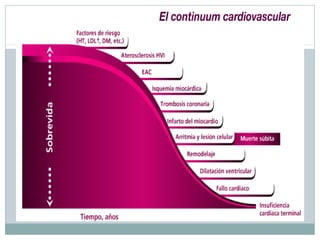
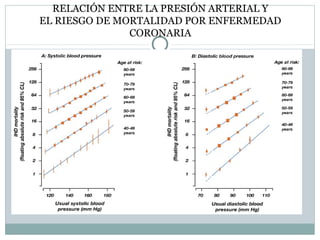
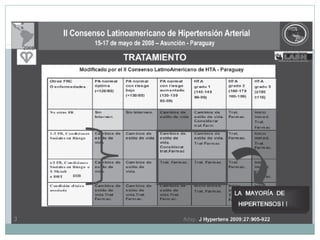
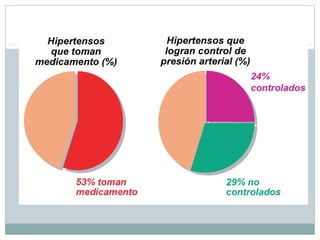
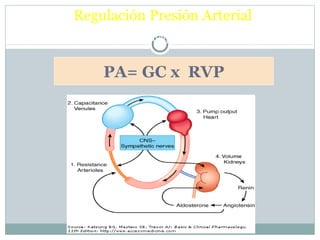
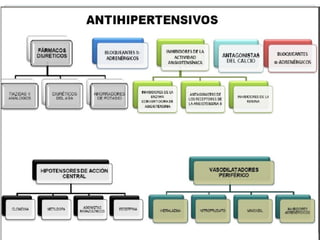
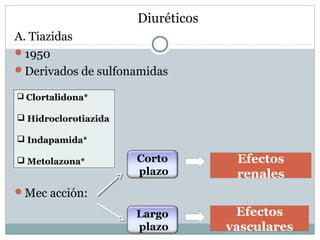
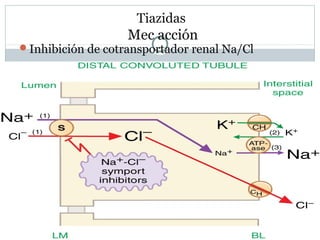
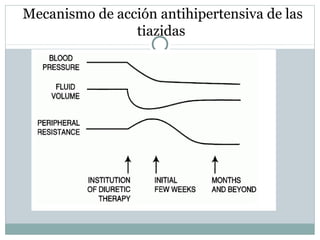
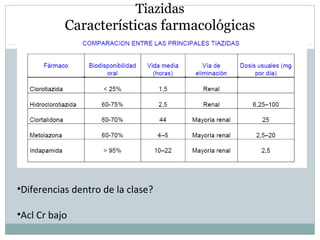
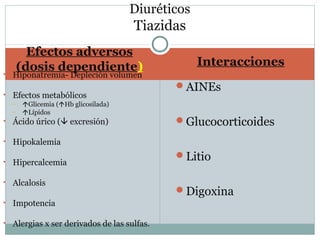
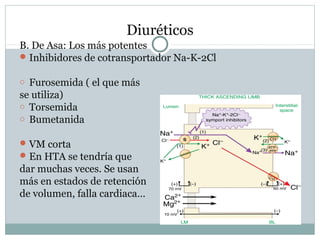
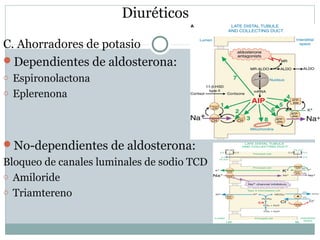
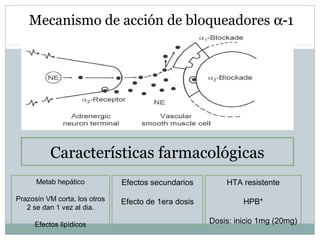
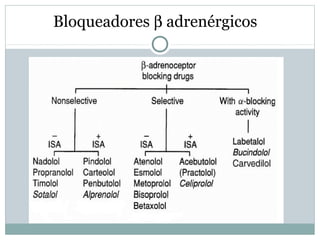
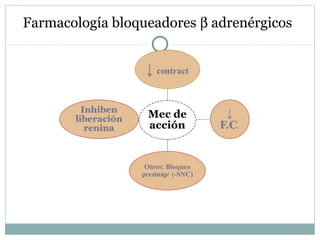
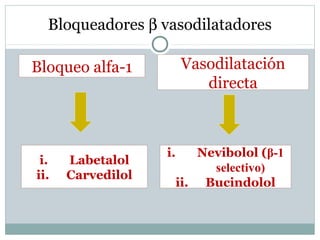
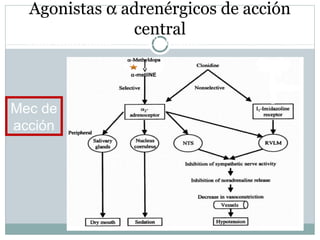
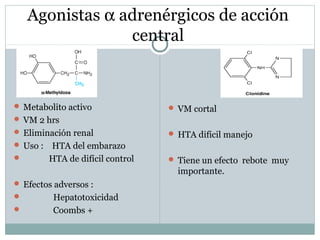
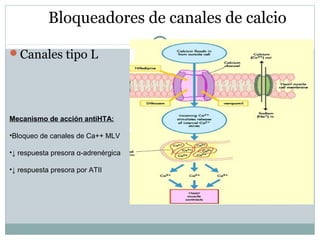
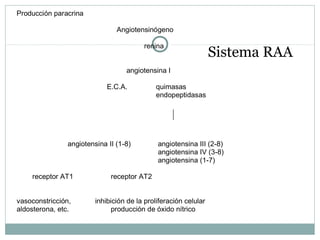
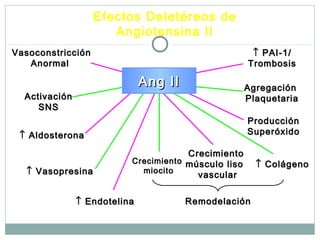
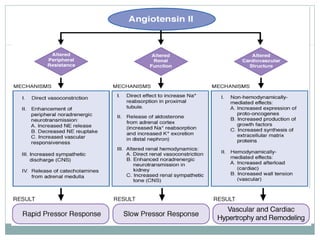
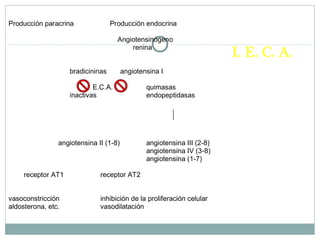
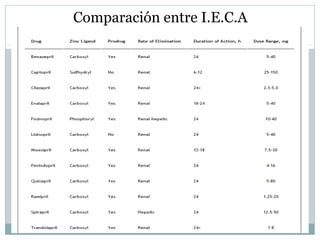
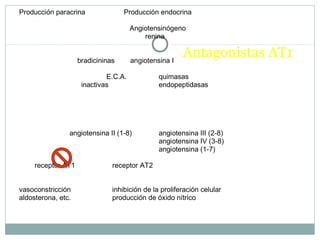
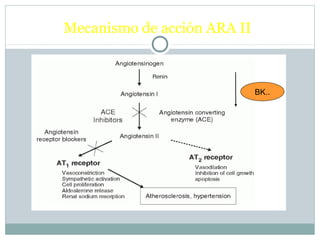
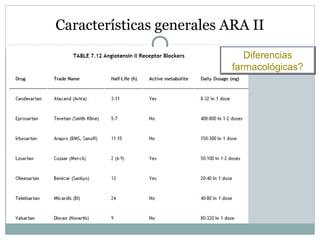
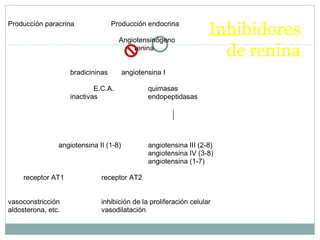
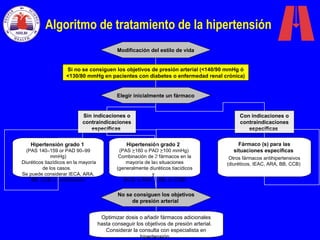
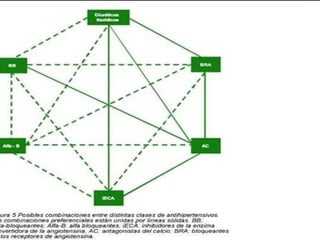
Este documento describe diferentes tipos de fármacos antihipertensivos. Explica que la hipertensión es un factor de riesgo cardiovascular importante y que los fármacos antihipertensivos actúan regulando el gasto cardiaco o las resistencias vasculares periféricas. Luego describe las características y mecanismos de acción de diuréticos como las tiazidas, de asa y ahorradores de potasio, así como de bloqueadores adrenérgicos, simpaticolíticos y agonistas adrenérgicos centrales.