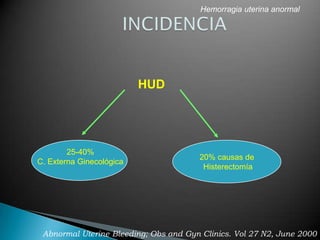
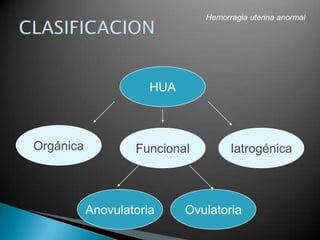
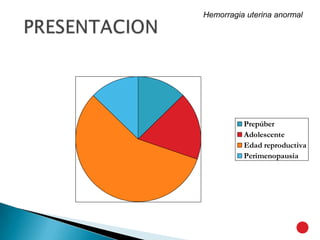
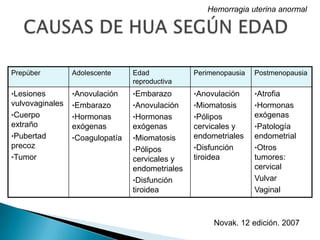
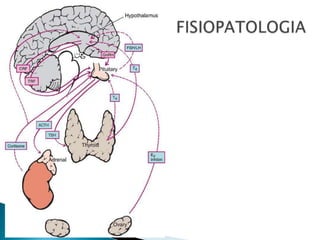
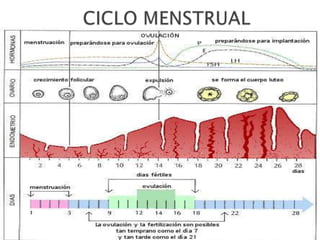
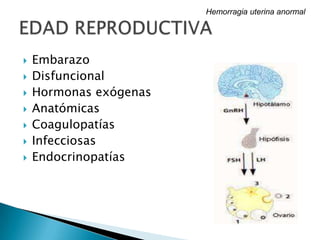
Este documento presenta información sobre hemorragia uterina anormal. Resume los tipos de trastornos, causas, evaluación y tratamiento. Las hemorragias uterinas anormales pueden ser funcionales u orgánicas, y tienen causas como anovulación, miomatosis, pólipos o coagulopatías. La evaluación incluye anamnesis, examen físico, exámenes de laboratorio e imágenes. El tratamiento depende de la causa y puede incluir estrógenos, gestágenos, anticonceptivos orales, antiinfl