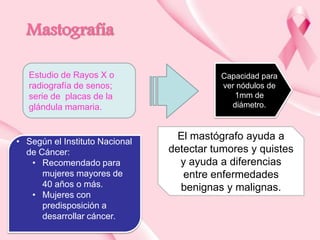
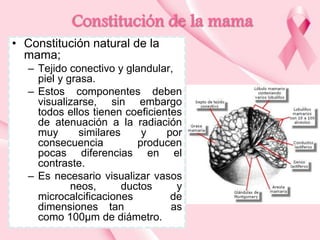
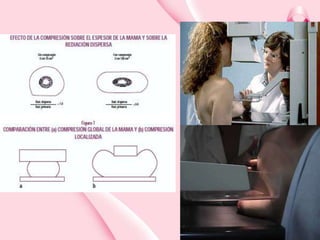
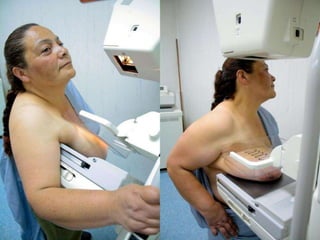
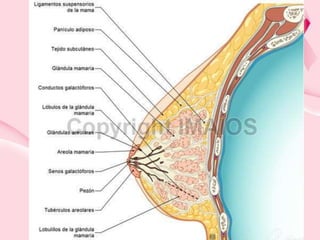
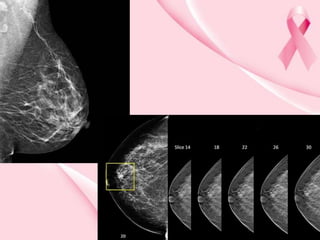
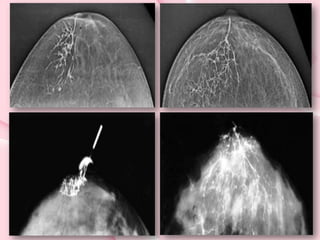
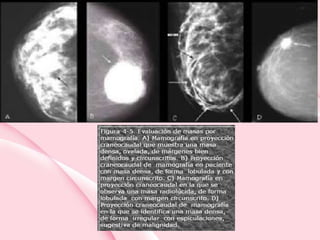
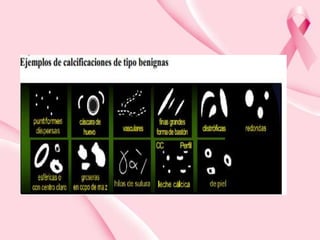
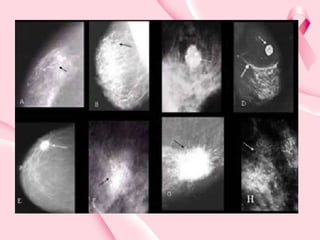
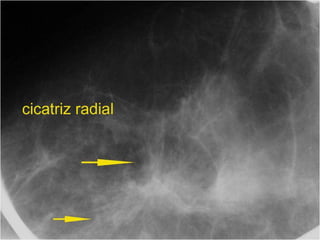
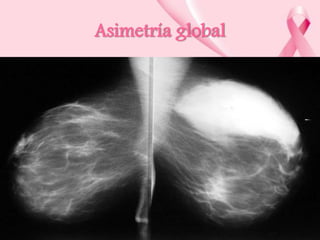
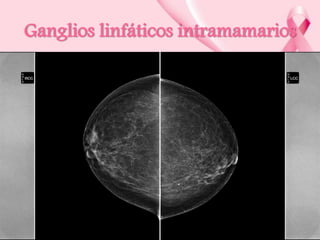
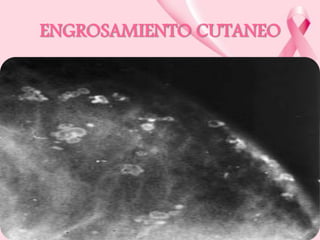
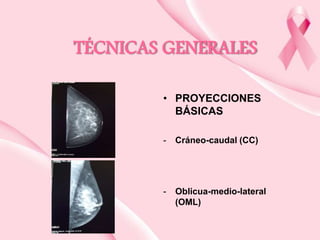
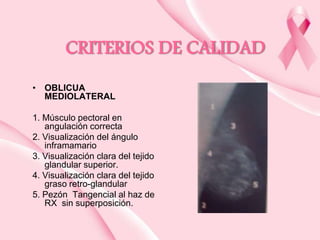
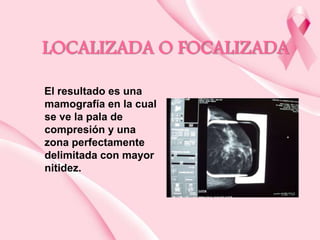
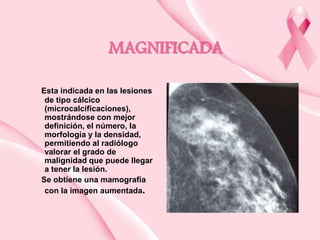
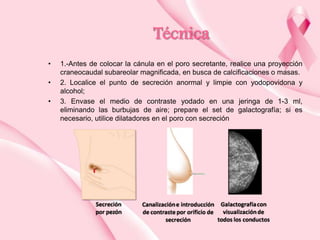
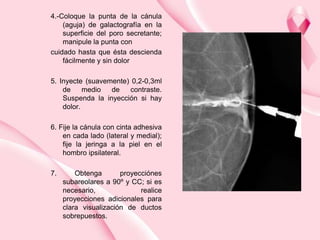
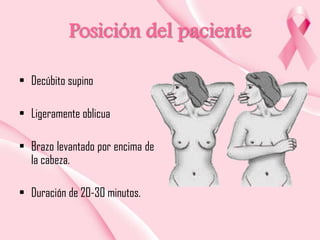
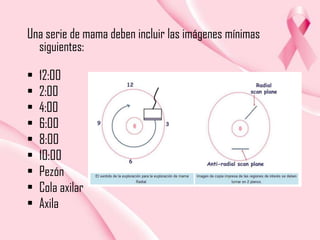
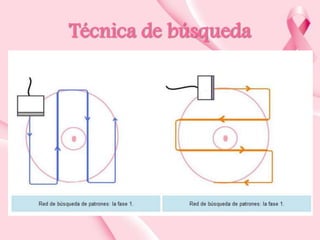
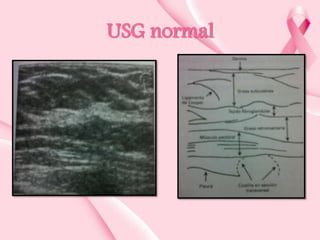
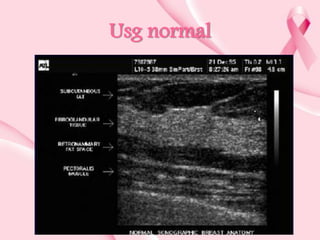
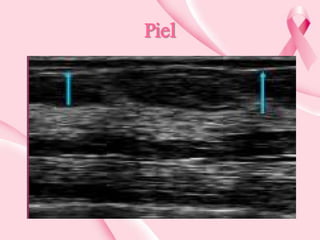
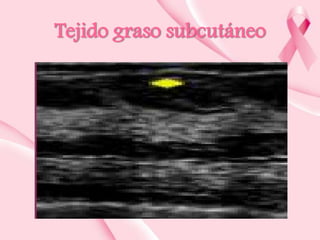
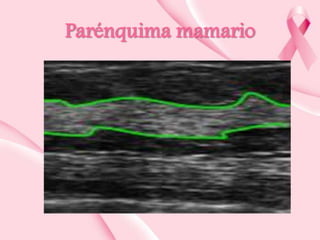
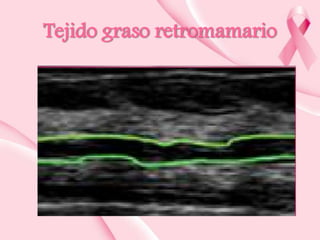
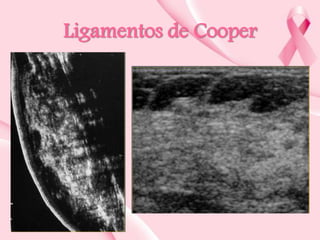
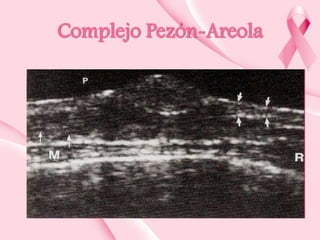
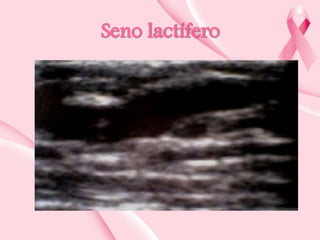
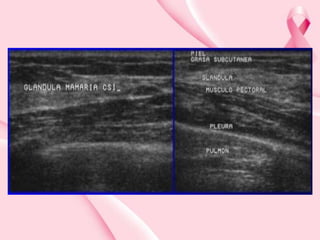
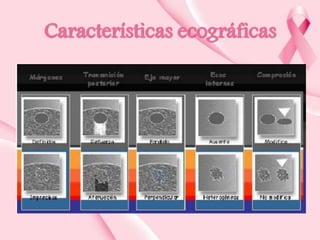
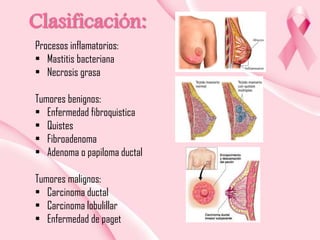
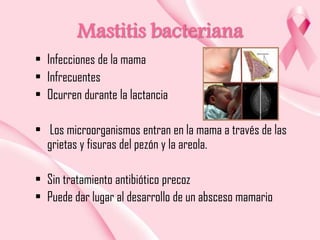
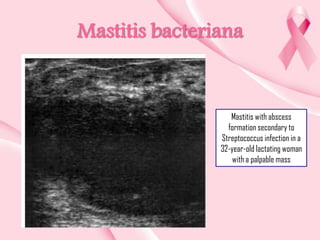
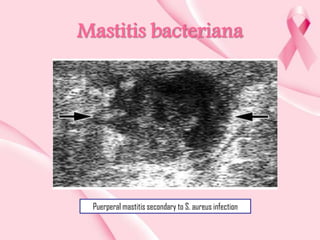
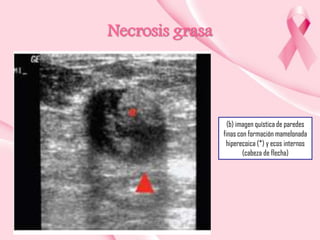
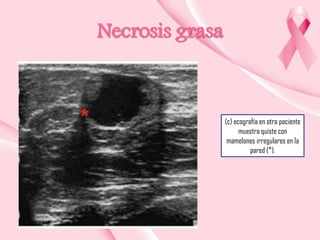
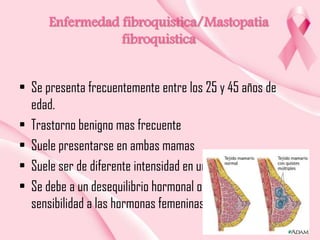
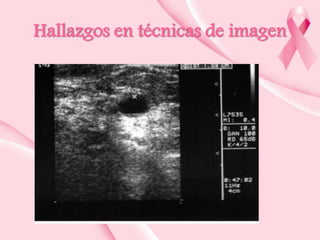
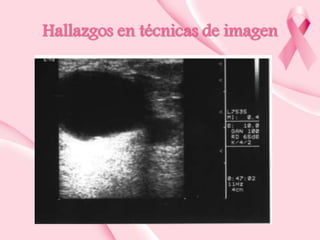
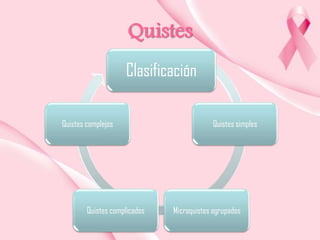
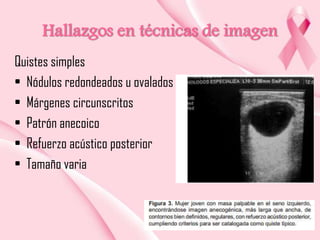
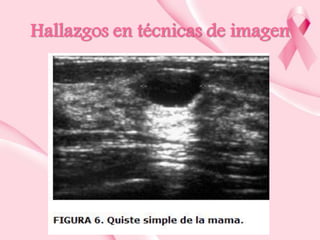
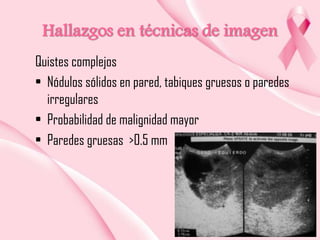
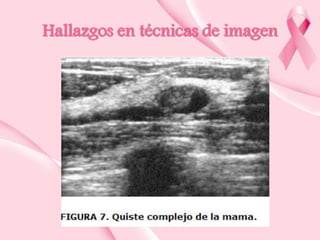
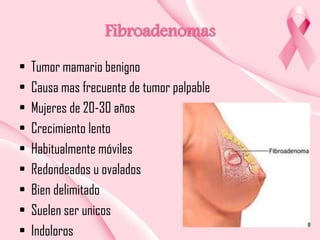
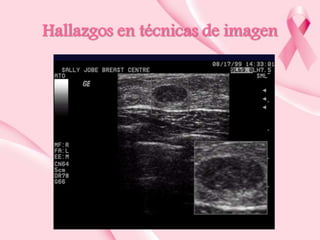
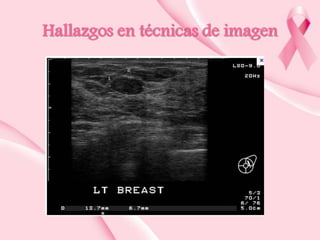
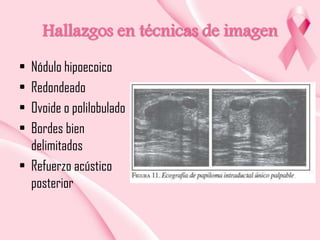
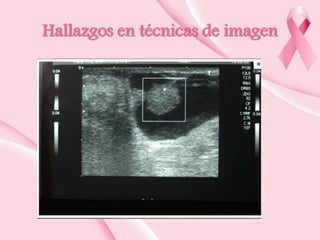
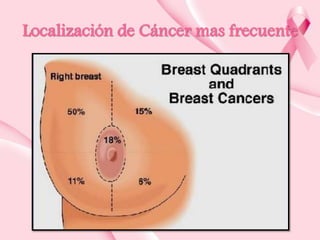
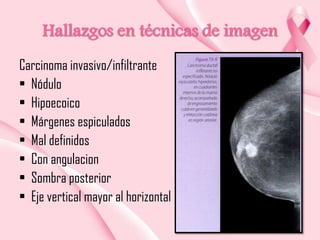
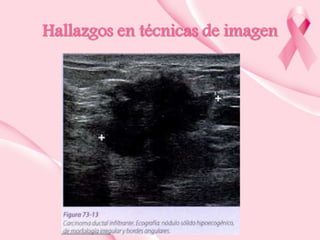
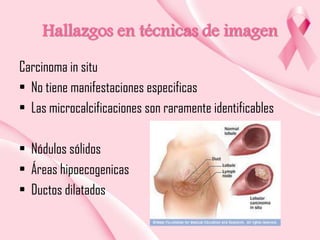
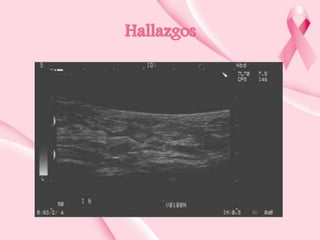
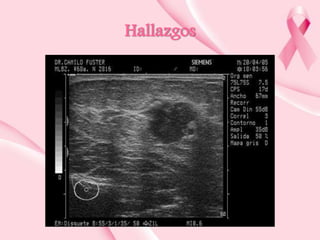
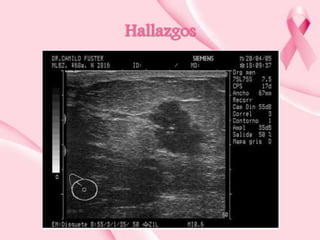
Este documento presenta información sobre la mamografía, incluyendo: 1) La mamografía es un estudio de rayos X de la glándula mamaria que ayuda a detectar tumores y diferenciar enfermedades benignas y malignas; 2) Existen mamografías analógicas y digitales, siendo las digitales más sensibles para detectar tumores pequeños; 3) La mamografía se realiza colocando el seno entre placas y aplicando presión mientras la paciente contiene la respiración, tomando vistas superior y lateral; 4) Puede detectar n