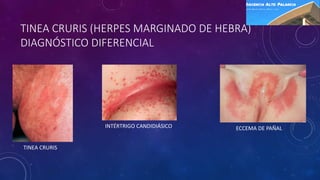
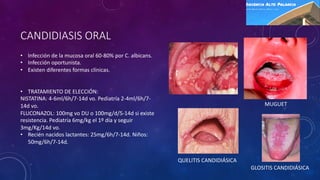
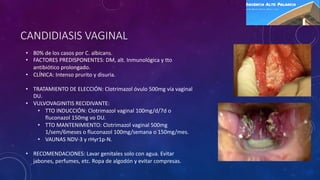
Este documento proporciona información sobre el diagnóstico y tratamiento de varias infecciones dermatológicas, incluidas tinea cruris, tinea pedis, tinea manuum, tinea unguium, candidiasis oral, candidiasis vaginal, candidiasis cutánea y pitiriasis versicolor. Describe los síntomas, factores de riesgo, pruebas de diagnóstico y opciones de tratamiento para cada afección, con énfasis en los tratamientos tópicos y orales recomendados.