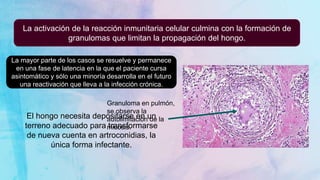
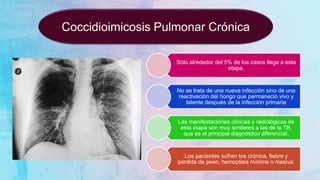
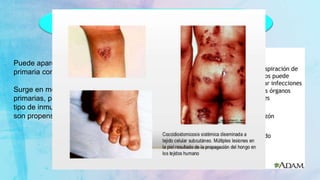
El documento aborda la coccidioidomicosis, una micosis endémica causada por hongos del género Coccidioides, destacando su similitud con la tuberculosis en manifestaciones clínicas y diagnóstico. También se menciona la histoplasmosis, causadas por Histoplasma capsulatum, y los métodos de diagnóstico y tratamiento específicos para ambas micosis, incluyendo el uso de antimicóticos como azoles y polienos. Se enfatiza la importancia del contexto epidemiológico y las condiciones de inmunosupresión en el desarrollo y diagnóstico de estas infecciones.