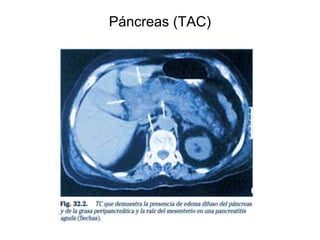
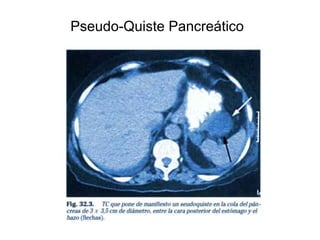
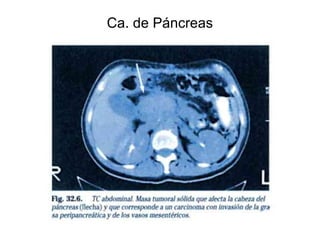
Este documento describe la pancreatitis, incluyendo sus tipos, causas, síntomas, diagnóstico y tratamiento. La pancreatitis puede ser aguda o crónica, y la aguda puede ser leve o grave. Las causas más comunes son litiasis biliar y el alcoholismo. Los síntomas incluyen dolor abdominal, náuseas, vómitos e hiperglucemia. El diagnóstico se basa en niveles elevados de amilasa y lipasa en sangre y pruebas de imagen como ultrasonido o tomografía computarizada. El tratamiento consiste


![Pancreatitis aguda
• inflamación súbita desarrollada sobre una glándula pancreática previamente sana,
que suele seguirse, si el enfermo sobrevive, de una curación sin secuelas, aunque a
veces y según el grado de destrucción que ha sufrido la glándula pueden quedar
lesiones irreversibles, tanto morfológicas como funcionales.
• [281 casos ´ 106 habitantes/año en Dinamarca (1978-1979), 195 casos ´ 106
habitantes/año en el Reino Unido (1981-1982) y de 383 casos ´ 106 habitantes/año
en España (1983-1986)]
• Epidemiología
• Cuarta y la sexta décadas, en relación con el aumento de la litiasis biliar propia de
esta edad.
• Etiología
• Litiasis biliar y el alcoholismo, que representan, junto con los de origen idiopático, el
85-95%
• Cálculos vesiculares al colédoco y a su impactación temporal en la papila de
Vater, hecho que es favorecido por la existencia, en alrededor del 65% de los
individuos, de un conducto común para los últimos milímetros del colédoco y del
conducto de Wirsung. El alcohol es la segunda causa más frecuente de pancreatitis
(15%), aunque su incidencia puede variar según las áreas geográficas estudiadas,](https://image.slidesharecdn.com/28-pancreatitis1-130311231258-phpapp02/85/Pancreatitis-1-3-320.jpg)



![Cuadro clínico o de intensidad creciente,
•Dolor, precoz, de forma brusca
• en general relacionado con una ingesta previa importante de comida o alcohol.
• De inicio epigástrico, con irradiación a ambos hipocondrios e incluso en
ocasiones hasta la espalda.
• (Plegaria mahometana??)
• Náuseas y vómitos (54-92%);
• éstos pueden ser alimentarios o biliosos y, rara vez, hemáticos ¡¡¡(12%), en
signo de gravedad y mal pronóstico.
• Distensión abdominal- falta de emisión de heces y de gases (50%)(Íleo)
• Fiebre (12-27%)
• Ictericia (8%).
• Shock es poco frecuente (12%),
• Ascitis (10%), signo de pronóstico desfavorable
• Aspecto de gravedad,
• Taquicárdico
• Hipotenso.
• [Cirugía temprana.]***
• 1) coloración azulada periumbilical (signo de Cullen)
• 2) o en los flancos (signo de Turner) es poco frecuente,
indica un mal pronóstico, por la infiltración sanguínea del epiplón menor y del
ligamento redondo o del retro-peritoneo en las pancreatitis necro-hemorrágicas
• 3) Atelectasia o de derrame pleural, por lo general izquierdo, y en el que
deben determinarse las cifras de amilasa y lipasa.](https://image.slidesharecdn.com/28-pancreatitis1-130311231258-phpapp02/85/Pancreatitis-1-7-320.jpg)




![Terapéutica
• Siempre la hospitalización
• Tratamiento del dolor,
• Control del estado hemodinámico, hidroelectrolítico y metabólico),
• Terapéutica específica de la inflamación de la glándula y tratamiento de las
complicaciones.
• --2000 ml Sc glucosada (25 mEq de ClK)
• --1000ml Sc fisiológica
• --dieta famis (paciente en ayuno absoluto)
• --Antiinflamatorios o de 30 mg de pentazocina o buprenorfina por vía
inyectable cada 6-8 h,
• --Sonda naso-gástrica con aspiración continua, ya que habitualmente existe íleo
• --Gluconato cálcico al 10%
• La hiperglucemia ¡¡¡, cuando no hay antecedentes previos de diabetes, debe
tratarse con precaución, pues suele ser muy sensible a la medicación con
insulina, por lo cual su administración debe restringirse sólo a los casos con
glucemias muy elevadas o a raras situaciones de cetoacidosis.
• --Conservar cifras de albúmina por encima de los 3 g/100 mL
• (Anticolinérgicos, glucagón, cimetidina, somatostatina)
• (aprotinina, gabexato-mesilato [FOY])
• Lexipafant,
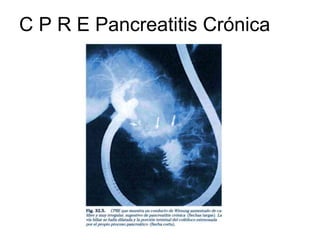
• CPRE
(colangio-pancreatografía retrógrada endoscópica)](https://image.slidesharecdn.com/28-pancreatitis1-130311231258-phpapp02/85/Pancreatitis-1-12-320.jpg)