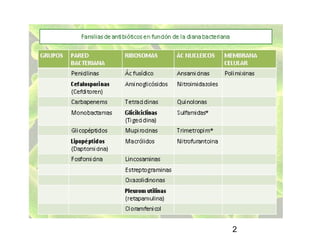
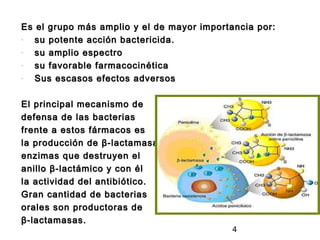
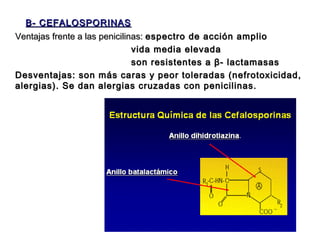
El documento resume los principales grupos de antibióticos utilizados en terapéutica antimicrobiana, incluyendo β-lactámicos, cefalosporinas, macrólidos, aminoglucósidos, quinolonas, nitroimidazoles y sulfamidas. Describe su mecanismo de acción, espectro de actividad y efectos adversos más comunes.