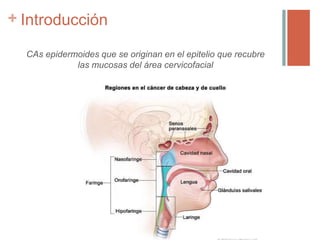
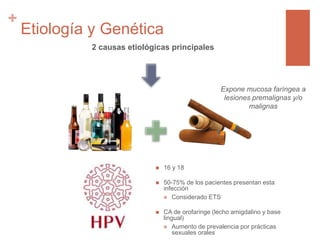
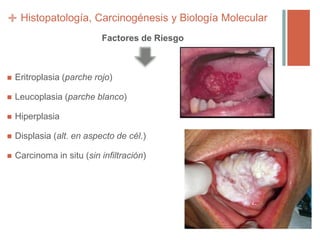
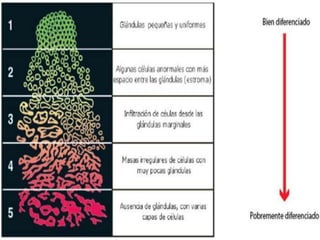
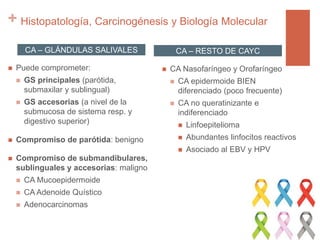
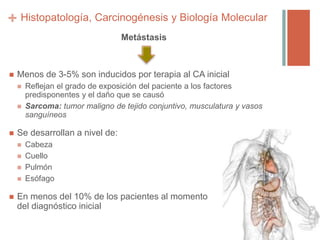
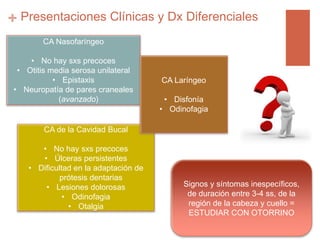
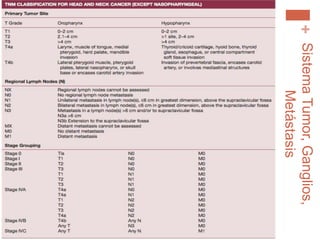
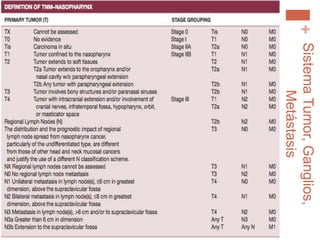
Este documento trata sobre los tumores de cabeza y cuello. Aborda temas como la epidemiología, etiología, histopatología, presentaciones clínicas, diagnóstico, tratamiento y complicaciones. Explica que los principales factores de riesgo son el tabaco, el alcohol y el virus del papiloma humano. Describe los diferentes tipos histológicos y las etapas clínicas utilizando la clasificación TNM. Finalmente, resume los enfoques de tratamiento para cada etapa, incluida la cirugía, radioter