Covid pediatria
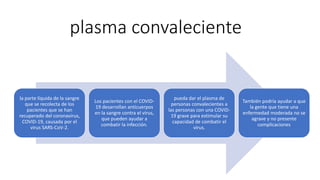
- 1. plasma convaleciente la parte líquida de la sangre que se recolecta de los pacientes que se han recuperado del coronavirus, COVID-19, causada por el virus SARS-CoV-2. Los pacientes con el COVID- 19 desarrollan anticuerpos en la sangre contra el virus, que pueden ayudar a combatir la infección. pueda dar el plasma de personas convalecientes a las personas con una COVID- 19 grave para estimular su capacidad de combatir el virus. También podría ayudar a que la gente que tiene una enfermedad moderada no se agrave y no presente complicaciones
- 2. El objetivo es brindar una respuesta inmune rápida hasta que el paciente pueda desarrollar su propia respuesta inmune activa con la esperanza de que exista una mejoría clínica La propuesta del uso de plasma convaleciente se origina del aparente éxito en otras infecciones como MERS, SARS, Ébola e Influenza. los Estados Unidos, la FDA ha autorizado la investigación del plasma convaleciente en pacientes con COVID-19 grave o potencialmente mortal mediante ensayos clínicos y en casos de emergencia. no existe un tratamiento aprobado para esta enfermedad
- 3. Caso 1 10 casos a los que se les administró plasma hiperinmune (títulos superiores a 1:640) + antivirales y soporte convencional. Este estudio demostró una mejoría clínica moderada en la mayoría de individuos, así como la supresión viral a los 7 días del tratamiento Caso 2 5 casos de pacientes con COVID-19 severo que cumplían criterios de síndrome de distrés respiratorio agudo (SDRA), a los cuales se les administró plasma convaleciente (titulación mayor a 1:1000 y de anticuerpos neutralizantes mayor a 40 12 días luego de la transfusión (4 pacientes) y 3 de los 5 pacientes fueron dados de alta a los 55 días de su ingreso. Es importante mencionar que este grupo de pacientes también recibió antivirales, metilprednisolona y todas las medidas de soporte necesarias en terapia intensiva.
- 4. Caso 3 6 pacientes con COVID-19 severo confirmado a los que se les administró plasma convaleciente (no se describe la titulación de anticuerpos) junto a un grupo control. La mortalidad en el grupo de tratamiento fue 5/6 y en el grupo control fue 14/15 Los 5 pacientes que fallecieron (100%) en el grupo de tratamiento tuvieron viremia negativa luego de la transfusión de plasma, frente a un 21,4% (3/14) del control. El período de supervivencia del grupo de tratamiento fue más largo que el grupo control
- 5. Los autores observaron que después de la transfusión de plasma, a 4 de 5 pacientes se les normalizó la temperatura corporal en 3 días; el PAO2 / FIO2 aumentó en 12 días; 4 pacientes tuvieron SDRA resuelto en 12 días; las cargas virales también fueron negativas a los 12 días, y; tanto los títulos de IgG como de anticuerpos neutralizantes aumentaron el día 7. Lo más importante, 3 de 5 pacientes fueron dados de alta del hospital después de 51, 53 y 55 días de estadía y los otros 2 pacientes estaban en estado clínico estable a los 37 días después del plasma convaleciente. transfusión.
- 6. sarilumab antagonistas de los receptores de IL-6, con aprobación de la FDA para tratar la artritis reumatoide de moderada a grave que no responde a los fármacos antirreumáticos modificadores de la enfermedad (FARME), el primero también aprobado para la arteritis de células gigantes, artritis idiopática juvenil poliarticular, juvenil sistémico artritis idiopática IL-6 es una citocina multifactorial y juega un papel central en la inflamación aguda. Es producida por monocitos y macrófagos estimulados por receptores tipo Toll.
- 7. IL-1β and TNFα se une a la forma transmembrana y soluble de su receptor IL-6R; el complejo se une a la proteína de membrana gp130 y se activa la señalización y la expresión génica. el complejo de sIL-6 con el receptor se une a gp130, y se inicia la transducción de señal intracelular. Activando y promoviendo la proliferación celular, la diferenciación, el estrés oxidativo y la regulación inmune. aumentar el intercambio de gases alveolar-capilar, reduciendo así la oxigenación en el tejido pulmonar
- 8. Cuando el virus infecta el tracto respiratorio, causa un síndrome respiratorio con la consiguiente liberación de citocinas como la interleucina IL-1 e IL-6. Estos a su vez son mediadores de más inflamación pulmonar, fiebre y fibrosis. La supresión de estas citocinas proinflamatorias ha sido beneficiosa terapéuticamente en muchas afecciones inflamatorias, incluidas las infecciones virales.
- 9. En un caso clínico con 8 pacientes, agregaron Sarilumab en su terapia diaria estándar con hidroxicloroquina 400 mg, azitromicina 500 mg, darunavir 800 mg, cobicistat 150 mg, enoxaparina 100 U / Kg. La administración de sarilumab consistió en una dosis de 400 mg equivalente a dos jeringas precargadas de dosis única, cada una con 200 mg de Sarilumab en una solución de 1,14 ml (175 mg / ml), añadida a 100 ml de cloruro de sodio al 0,9%, para una infusión intravenosa de 1 hora. El tratamiento se realizó después de 24 horas desde la hospitalización (T0), y posteriormente después de 48 y 96 horas, a la dosis de 200 mg en infusión intravenosa. El punto primario fue la evaluación de la función respiratoria, descrita como al menos una reducción del 30% en el requerimiento de oxígeno el tratamiento con un inhibidor de IL-6 dio lugar a la alta dentro de los 14 días posteriores a la hospitalización y siete de cada ocho pacientes resultaron negativos en la prueba molecular. Sarilumab se asoció con una recuperación más rápida en un subconjunto de pacientes que mostraron una consolidación pulmonar menor al inicio del estudio.
- 10. RIBAVIRINA. Aprobado para el tto de VHC. Inhibe la síntesis de ARN viral y también su “capping” es decir, su capacidad de ser reconocido como extraño por el sistema inmune IMPORTANCIA EN EL COVID-19 Antiviral investigado para tratamiento en el covid-19. una revisión rápida reciente , valoró la efectividad y seguridad de los antivirales en SARS, MERS, COVID-19. A partir de experiencias previas con los virus SARS y MERS. La Ribavirina reporta eficacia cuando se usa combinado con lopinavir/ritonavir , en la disminución de SDRA, infección nosocomial, y muerte.
- 11. EVENTOS ADVERSOS DE LA RIBAVIRINA EN EL TRATAMIENTO DEL COVID-19. Los eventos adversos en pacientes tratados con este fármaco eran (diarrea, nauseas, estomatitis, anemia y alteración de la función hepática) En niños se ha utilizado el tratamiento antiviral e inmunomodulador (claramente usado en todos los casos graves) pero se desconoce su efectividad en el manejo de COVID-19. Entre los medicamentos usados en esta población se mencionan la Ribavirina como un posible tratamiento farmacologico entre otros. EFECTIVIDAD. El interferón solo o en combinación con ribavirina son los que parecen ser más benéficos y están siendo estudiados para COVID-19.
- 12. TRATAMIENTO ANTICOAGULANTE PARA PACIENTES INGRESADOS CON COVID-19 Los pacientes que sufren una infección por SARS-CoV-2 tienen un aumento del riesgo de eventos tromboembolicos, especialmente Enfermedad tromboembolica venosa (20% de pacientes ingresados en UCI) Dichos pacientes en situación crıtica presentan un aumento del riesgo tromboembolico. Los estudios proponen que se debe considerar dosis profilácticas de Heparina de bajo peso molecular para todos los pacientes que precisen ingreso hospitalario, en ausencia de contraindicaciones (como hemorragia activa o recuento plaquetario < 25 x 109/l), con ajuste de dosis para los pacientes que presentan criterios de gravedad. En los estudios del COVID-19 utilizan en todos los casos HBPM durante el ingreso en dosis profilácticas (enoxaparina 40-60 mg/día) durante al menos 7 días. El uso de HBPM reduce la generación de trombina y la aparición de un evento tromboembolico venoso. Además, es conocido que tiene propiedades antiinflamatorias, lo cual puede ayudar en el control de esta enfermedad, en la que se produce un marcado aumento de citosinas proinflamatorias.
- 13. TRATAMIENTO ANTICOAGULANTE PARA PACIENTES INGRESADOS CON COVID-19 • Prescribir HBPM a todos los pacientes que precisen ingreso hospitalario, con dosis ajustadas al peso para los pacientes con índice de masa corporal > 35 y tras valorar el riesgo hemorrágico y la cifra basal de plaquetas. • evaluar el riesgo tromboembolico del paciente y la gravedad de la enfermedad por COVID-19, con lo que se pautara una dosis de HBPM intermedia/extendida o terapéutica. • monitorizar los parámetros proinflamatorias y hemostáticos cada 24-48 h. • se considera prudente prolongar el uso de la HBPM en dosis profilácticas durante 7-10 días tras el alta. ABORDAJE
- 14. TRATAMIENTO ANTIAGREGANTE PARA PACIENTES INGRESADOS POR COVID-19 En los pacientes con infección por SARS-CoV-2 existen 2 factores que pueden llevar a que se plantee la modificación de la estrategia de tratamiento antiagregante: El elevado componente inflamatorio y protrombotico que al parecer tiene esta infección Las potenciales interacciones medicamentosas entre los fármacos que se están utilizando para el tratamiento especıfico de la enfermedad y los agentes antiagregante. se ha llegado a proponer la utilización preferente de prasugrel para estos pacientes. Si se considera imprescindible emplear alguno de los tratamientos antivirales que condicionan una interacción con clopidogrel o ticagrelor, entonces si serıa razonable prescribir prasugrel durante el tiempo que se administren dichos fármacos, aunque siempre hay que tener presentes las contraindicaciones (ictus previo) y las precauciones (edad > 75 años, peso < 60 kg, antecedente de hemorragia). En caso de un síndrome coronario agudo con una gran carga trombótica (situación que puede darse en el contexto de una infección con gran potencial inflamatorio y protrombotico), se plantea el uso de antiagregante parenterales potentes como los inhibidores de la glucoproteína IIb/IIIa, aunque siempre teniendo en cuenta el balance entre riesgo y beneficio. Estos fármacos antiagregantes parenterales no presentan interacciones farmacológicas con los fármacos empleados actualmente para el tratamiento de la infección por COVID-19.
- 15. Dexametasona Receptores citoplasmáticos específicos Transcripción Lipocortinas Prostaglandinas y los leucotrienos Inhiben la infiltración leucocitaria Interfieren con los mediadores de la inflamación Suprimen las respuestas inmunológicas Mecanismo de acción
- 17. Estudio RECOVERY Tratamiento de soporte Soporte + Ritonavir-lopinavir Soporte + Hidroxicloroquina Soporte + Azitromicina Soporte + Dosis BAJA de dexametasona Soporte + plasma Dexametasona 6mg por día oral o endovenosa, por 10 días o hasta el alta de los pacientes
- 18. Pacientes sin hipoxemia NO hubo beneficios. La disminución global de la mortalidad fue de 17% Soporte > Mortalidad Críticos – VM + DXM ↓ 33% mortalidad Graves – oxígeno ↓ 20% mortalidad Resultados Efectos adversos Hiperglucemia Descompensación de la diabetes Hipertensión Hipernatremia
- 20. Estudios
- 21. Estudios
- 22. Modelo de célula “Vero” (célula de riñón de mono) - actividad antiviral entre 2.400 y 2.800 veces mayor que Remdesivir Actividad 80 veces mayor que Remdesivir en el modelo de célula “Calu-3” (célula de pulmón humano). Resultados
- 23. Trastornos gastrointestinales Nauseas 37,1% Vómitos 16,8% Diarrea 14,4% Fatiga 36,5% Edema periférico 12,0% Disminución del apetito 12,6% Mialgia 14,4% Debilidad muscular 9,6%. Efectos adversos