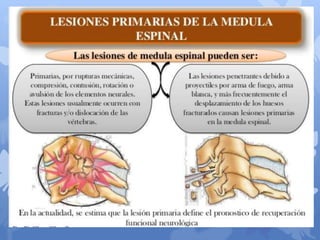
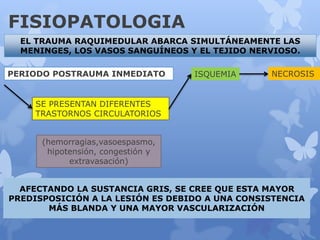
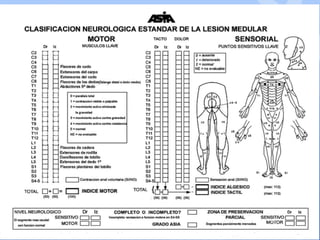
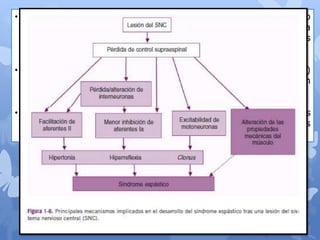
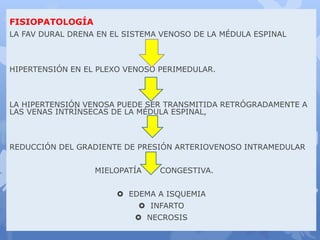
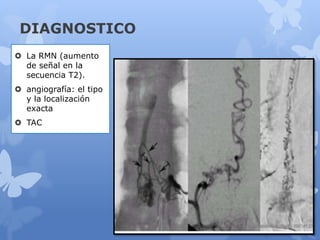
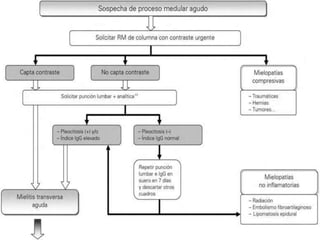
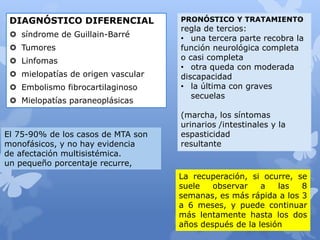
Este documento describe la epidemiología, fisiopatología, evaluación clínica, diagnóstico y tratamiento del trauma raquimedular. La incidencia mundial es de 25.5 millones de casos al año. La lesión más común ocurre en el nivel cervical, seguida de la torácica. El examen neurológico es fundamental para determinar el nivel y grado de lesión. El tratamiento incluye inmovilización, cirugía descompresiva y rehabilitación a largo plazo con el objetivo de maximizar la funcional