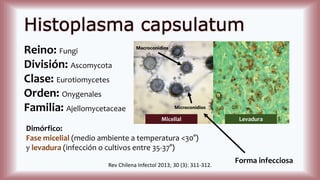
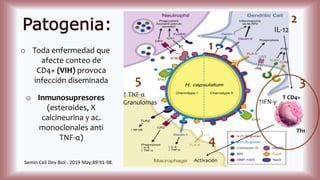
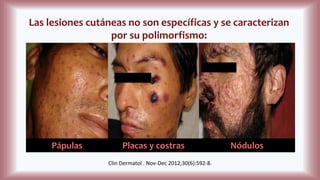
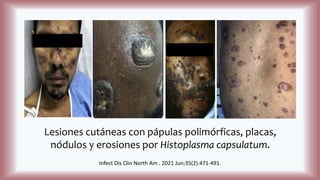
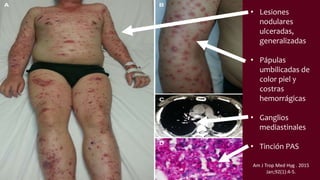
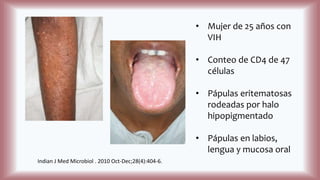
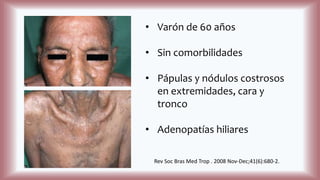
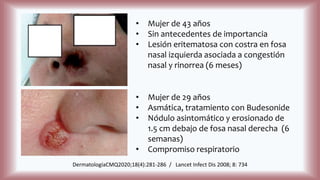
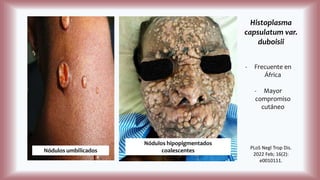
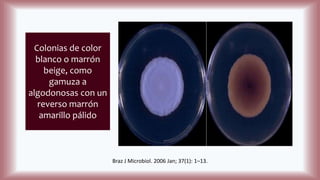
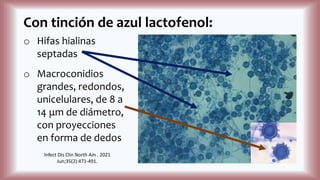
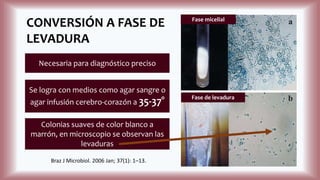
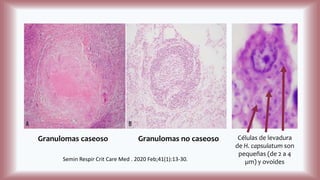
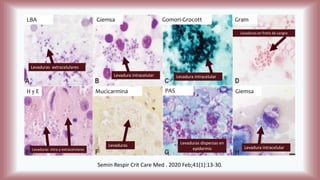
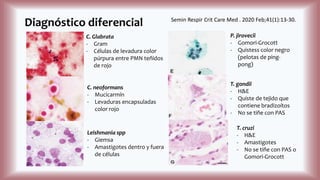
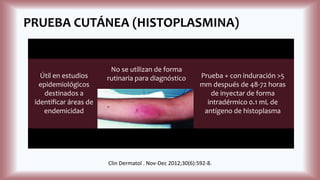
La histoplasmosis es una infección granulomatosa causada por el hongo dimórfico Histoplasma capsulatum, predominante en individuos inmunocomprometidos, con presentación clínica más frecuente en forma pulmonar y manifestaciones cutáneas en el 10-25% de los casos diseminados. Se distribuye mundialmente, con mayor prevalencia en América Latina y en los Estados Unidos, especialmente en áreas con humus y excrementos de aves. Las manifestaciones cutáneas incluyen pápulas, nódulos, úlceras y otras lesiones, siendo común en pacientes con VIH y otras condiciones de inmunosupresión.