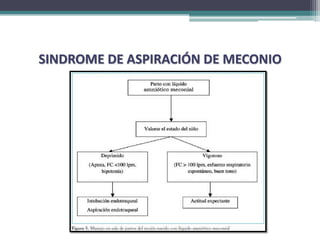
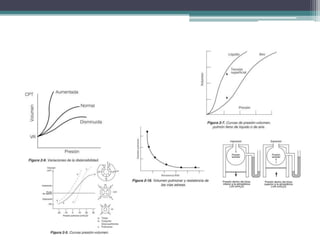
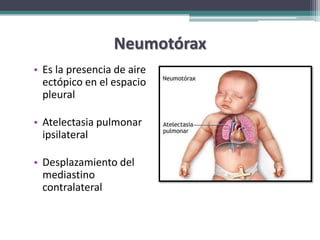
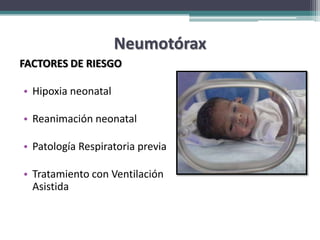
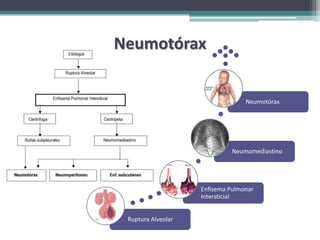
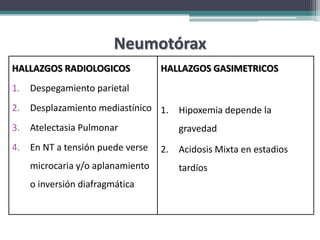
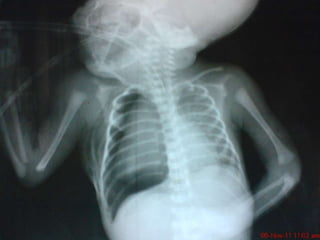
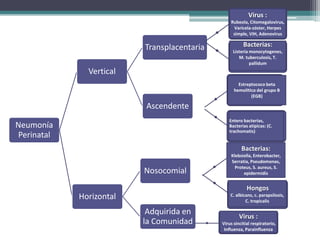
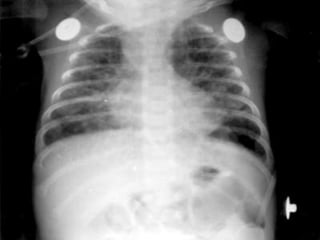
El resumen describe los principales problemas respiratorios que pueden presentarse en recién nacidos, incluyendo la taquipnea transitoria, la enfermedad de membrana hialina, el síndrome de aspiración de meconio, el neumotórax y la neumonía congénita. Explica brevemente la fisiopatología, factores de riesgo, signos clínicos y tratamiento de cada uno.




![FISIOPATOLOGIA
• LIQUIDO PULMONAR:
• Producto del epitelio pulmonar en desarrollo.
• Distinto del liquido amniótico.
• Contiene:
[bicarbonato] alta,
[ k ] igual al plasma.
Secretado por el pulmón 4-6 m/kg/hora.
Su secreción se debe a la bomba de cloruro.](https://image.slidesharecdn.com/sindrome-de-dificultad-respiratoria-121017133757-phpapp01/85/Sindrome-de-dificultadrespiratoria-5-320.jpg)