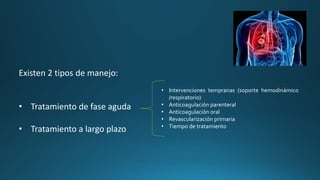
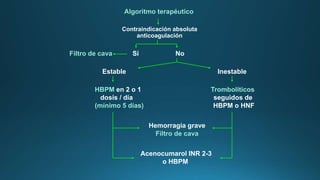
1) Existen dos tipos de manejo para la embolia pulmonar: tratamiento de fase aguda e intervenciones tempranas como soporte hemodinámico/respiratorio y anticoagulación, y tratamiento a largo plazo con anticoagulantes orales o nuevos anticoagulantes.
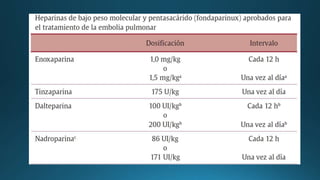
2) El tratamiento de fase aguda incluye soporte hemodinámico y respiratorio, así como anticoagulación parenteral con heparina no fraccionada o de bajo peso molecular.
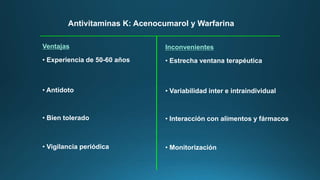
3) El tratamiento a largo plazo