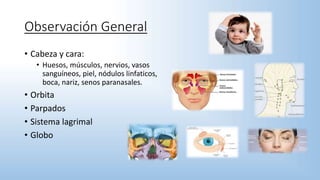
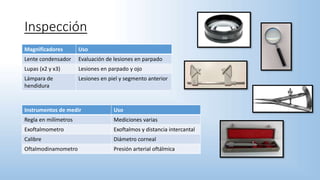
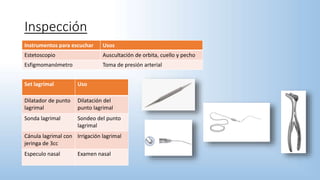
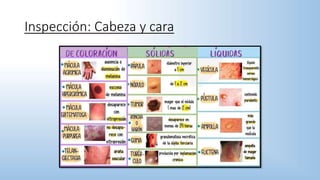
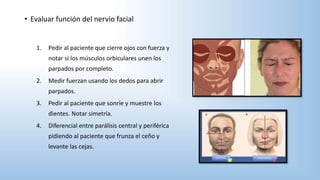
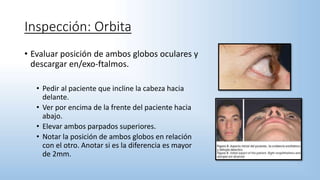
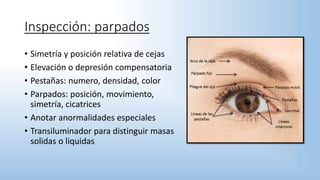
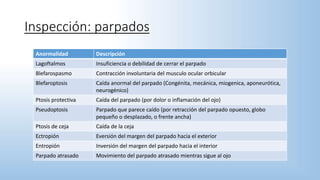
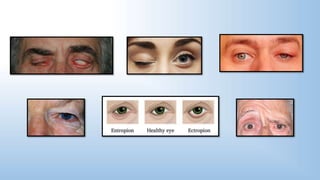
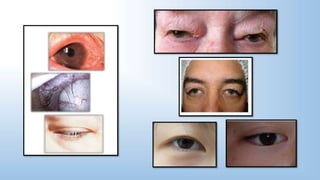
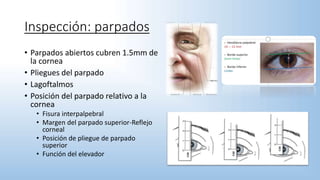
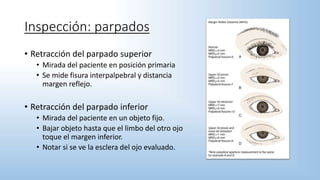
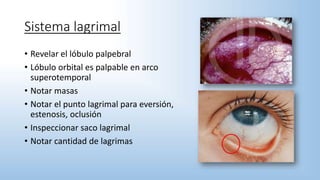
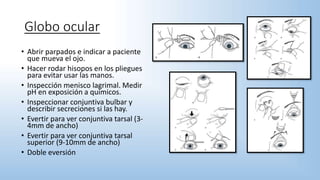
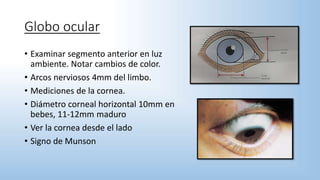
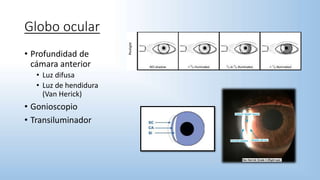
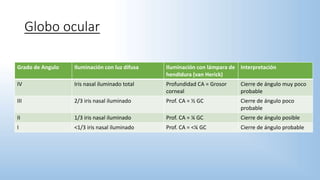
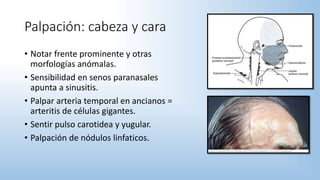
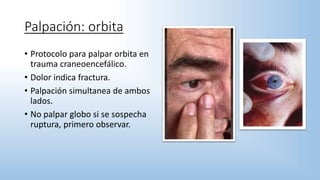
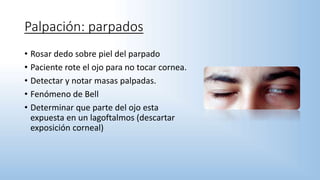
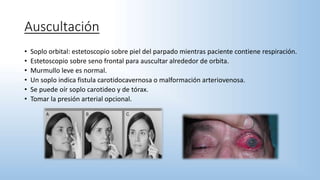
El documento describe los pasos y procedimientos de un examen oftalmológico externo, incluyendo la inspección, palpación y auscultación del paciente. Se explican en detalle los protocolos para examinar la cabeza, cara, parpados, globo ocular, sistema lagrimal y orbitas, así como los instrumentos utilizados. El examen sigue un orden sistemático para evaluar la estructura y función de cada parte del ojo.