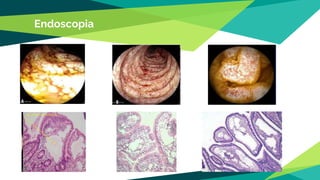
La enteropatía perdedora de proteínas se define como la pérdida de proteínas a través del tracto gastrointestinal que resulta en hipoproteinemia. Puede ser causada por lesiones de la mucosa intestinal o anormalidades del sistema linfático que impiden la retención de proteínas. Los síntomas incluyen hipoalbuminemia, hipocalcemia y linfopenia. El diagnóstico se basa en pruebas como la determinación de alfa-1-antitripsina en heces y la utilización de macroproteínas marcadas. El










![Diagnóstico
Determinación de
alfa 1 antitripsina:
◆ Inespecífica para
determinar sitio de
pérdida intestinal.
◆ Sérica + Heces de 24
horas
◆ Normal <24ml/24h
(>50ml/24h)
Macro proteínas
marcadas
◆ In-111-transferrina.
◆ Ig Tc-99
◆ Dextrano Tc-99.
◆ Albúmina humana
Tc-99.
◆ Sensibilidad
96%
◆ Especificidad
100%
RNM
◆ Detecta los linfáticos
dilatados y
prominentes de la
linfangiectasia.
◆ Sin necesidad de
realizar pruebas
más invasivas.
14Braampskamp M, Dolman KM, Tabber MM. Protein – losing enteropathy in children. Eur J Pediatra 2010; 169: 1179 – 85.
Depuración A1AT = [(ml
heces)*(A1AT heces mg/dl)] /
A1AT sérica mg/dl.](https://image.slidesharecdn.com/epp-181220202039/85/Enteropatia-perdedora-de-proteinas-14-320.jpg)