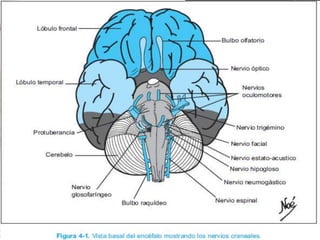
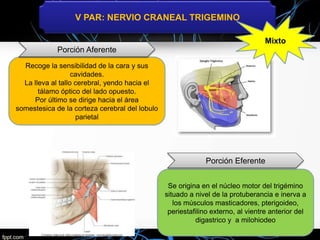
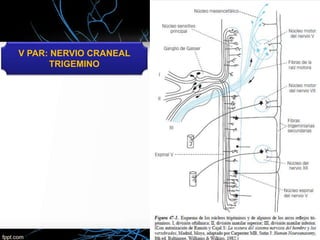
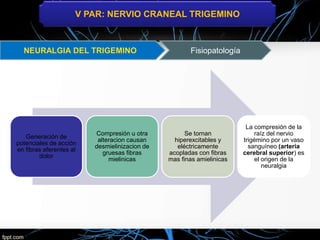
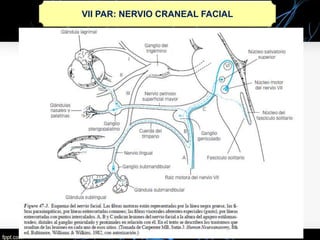
El nervio trigémino (V nervio craneal) transmite sensibilidad de la cara y cavidades y movimientos de los músculos de la mandíbula. Puede verse afectado por neuralgia del trigémino, que causa paroxismos de intenso dolor facial, o por tumores, lesiones, infecciones y otras enfermedades. El tratamiento incluye medicamentos como la carbamazepina y cirugía descompresiva en casos graves.