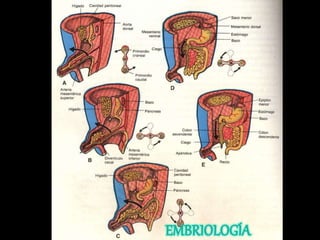
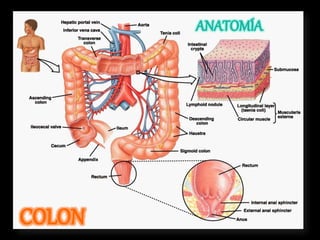
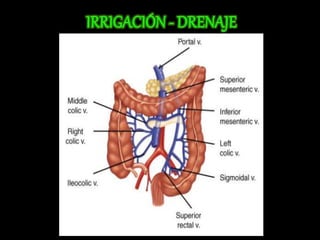
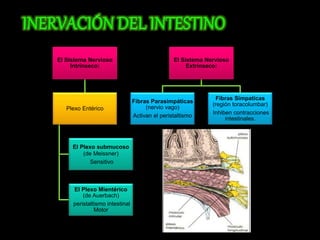
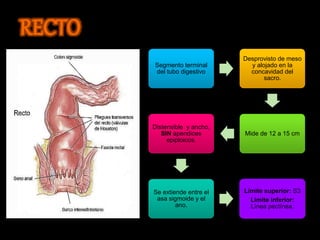
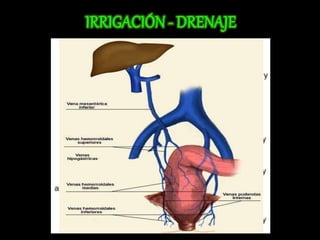
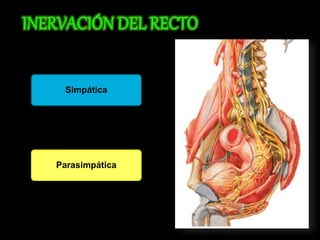
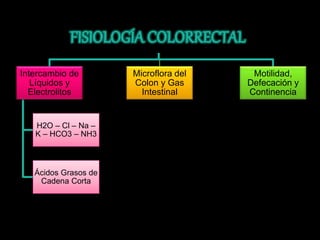
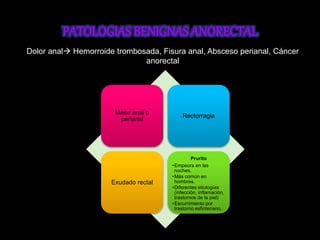
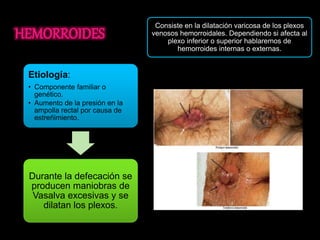
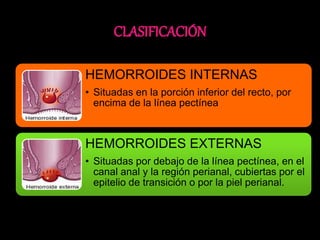
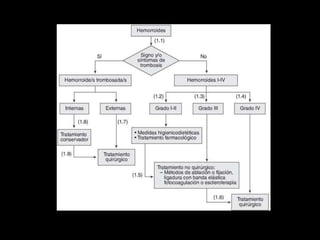
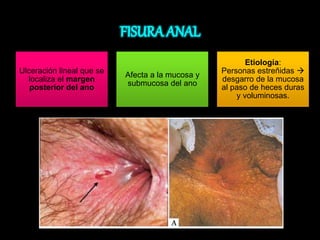
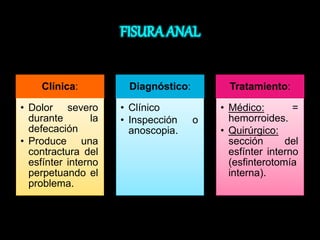
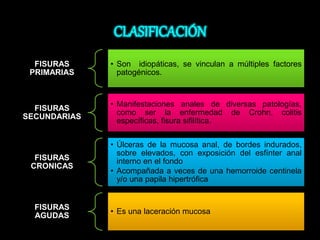
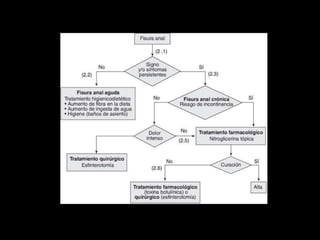
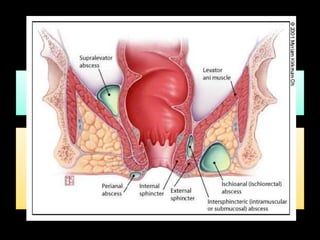
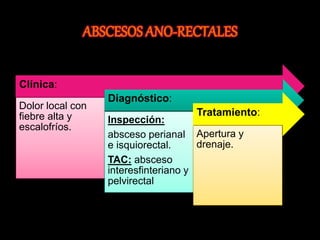
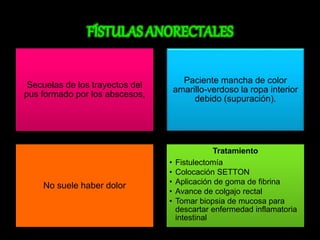
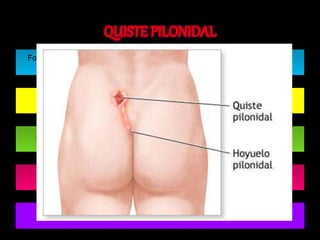
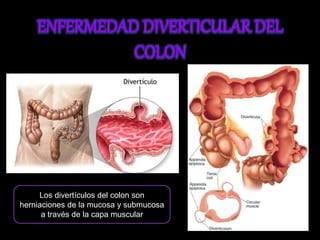
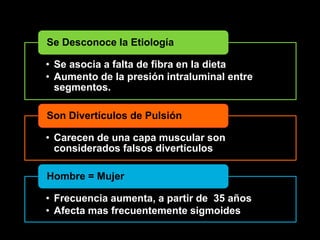
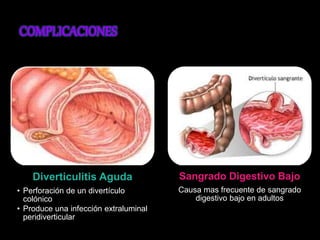
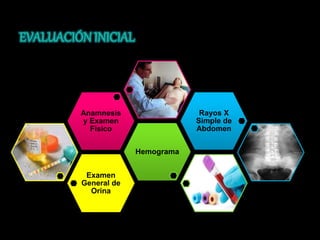
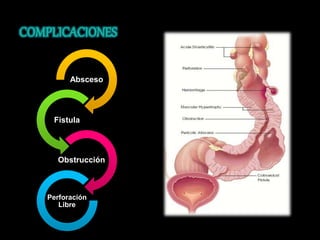
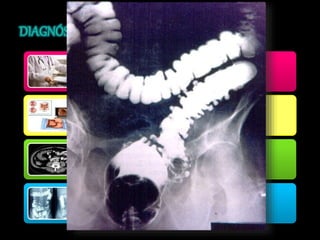
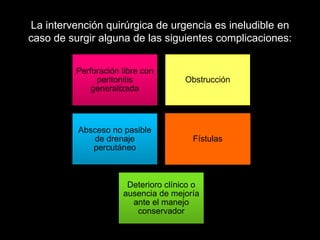
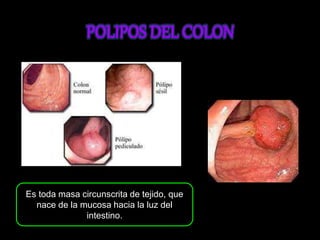
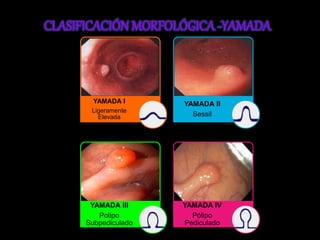
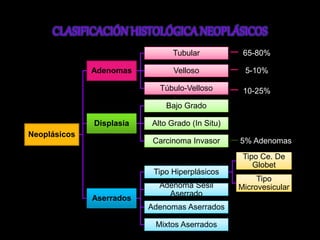
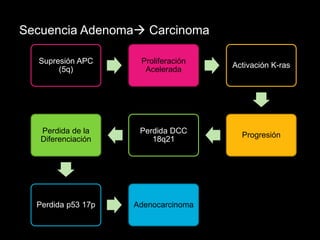
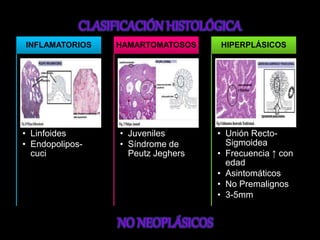
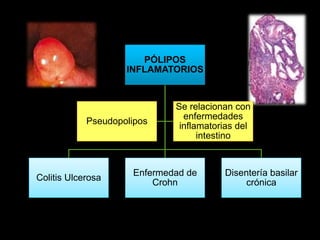
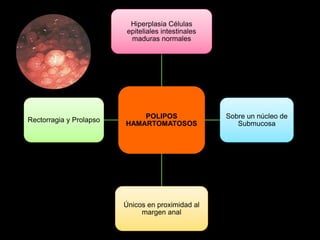
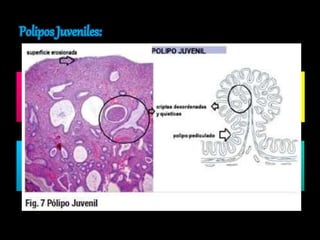
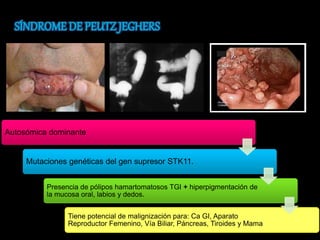
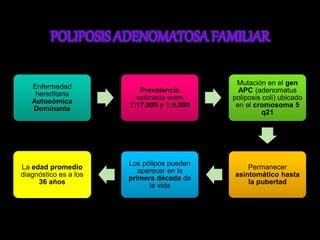
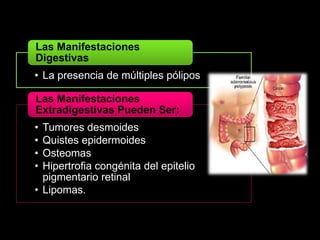
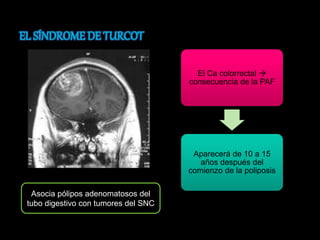
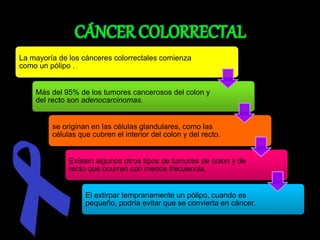
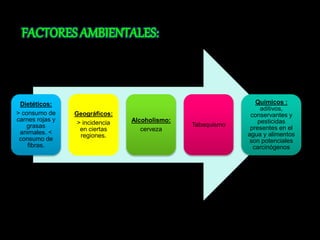
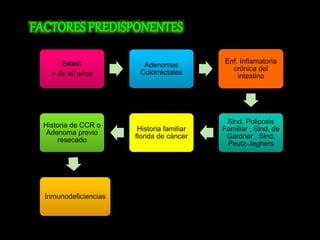
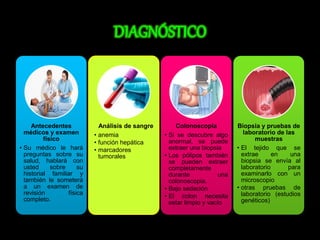
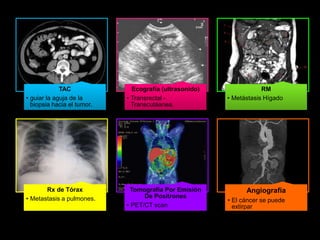
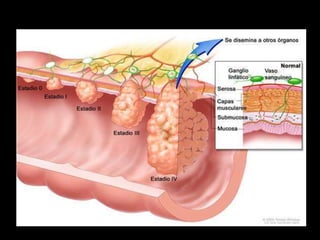
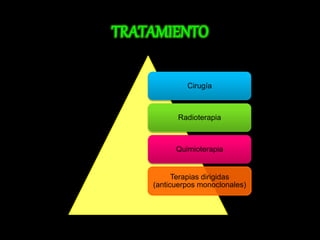
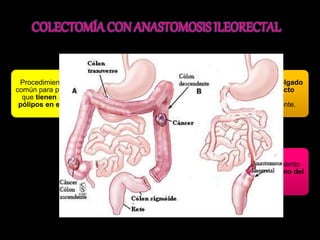
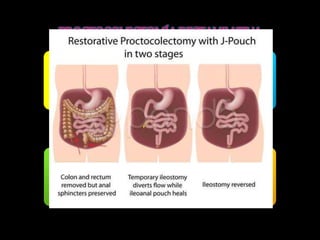
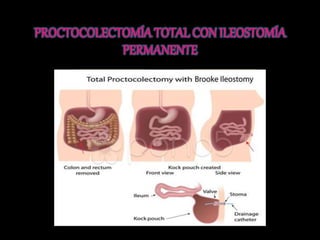
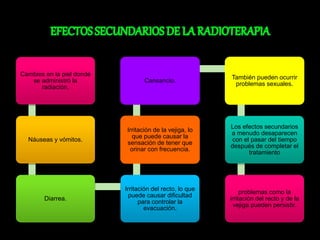
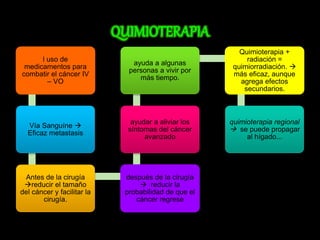
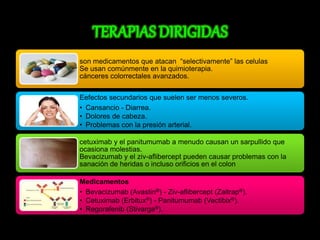
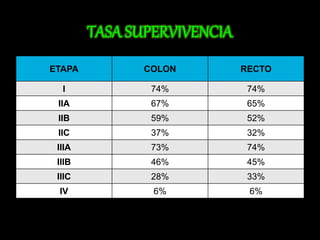
El documento describe el sistema nervioso intrínseco y extrínseco del colon, incluyendo los plexos entéricos que controlan el peristaltismo. También describe las características del recto y algunas patologías comunes como hemorroides, fisuras y abscesos, proporcionando detalles sobre su etiología, clasificación y tratamiento. Finalmente, discute diversos tipos de pólipos como adenomas, hiperplásicos y hamartomatosos, así como síndromes como la poliposis adenomatosa familiar.