COVID19 (2).pptx
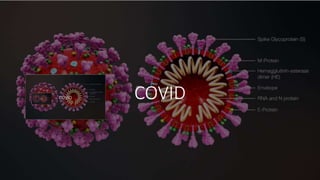
- 1. COVID
- 5. Algunos casos de enfermedad severa durante el primer trimestre
- 6. La serina proteasa tipo 2 transmembrana (TMPRSS2) en la célula huésped, activar la proteína S del SARS-CoV-2
- 10. • Lesiones pernio like
- 16. Copyrights apply
- 17. Copyrights apply
- 18. Índice PAFI (PAFI): • Es uno de los índices de oxigenación más empleados y hace referencia a la relación entre la presión arterial de oxígeno y la fracción inspirada de oxígeno (PaO2 / FIO2 ). • Puede emplearse cuando la FIO2 >0,4. Cuanto menor es el PAFI, quiere decir que hay un peor intercambio gaseoso. En general, se considera que por debajo de 300 puede haber una lesión aguda pulmonar y por debajo de 200 un síndrome de distrés respiratorio agudo • SDRA LEVE: el PAFI es mayor de 200 pero menor o igual a 300. • SDRA MODERADO: el PAFI es mayor de 100 y menor o igual a 200. • SDRA SEVERO: el PAFI es menor o igual a 100.
- 19. X4+20
- 21. HISTORIA CLÍNICA Datos de Filiación • Edad: 76 años • Sexo: Femenino • Lugar de Nacimiento: • Ocupación : Ama de Casa Antecedentes • Antecedentes: Hipertensión esencial desde hace 15 años tratamiento actual con Losartan 50 mg diarios • Tiempo de enfermedad : 7 días • Inicio : Insidioso • Curso : Progresivo • Paciente refiere que hace 7 días inicia molestias, caracterizado por episodios recurrentes de tos seca, al transcurrir los días se agrega malestar general, cansancio y dolor muscular, cefalea y sensación de alza térmica, motivo por el cual se mide la temperatura hallándose en 39 °C, • decide automedicarse con paracetamol, sin mejoría clínica, persiste la fiebre, se agrega sensación de falta de aire, por lo cual familiares deciden llevarlo a emergencia Dr. William Astorayme Zamora 28/05/2021
- 22. EXAMEN FISICO • Paciente en mal estado general • PA. 150/80 mmhg F.C. 110 x min. F.R. 30x min. T°: 38.5 • Sato2 (PULSIOXIMETRO) : 80 % • Piel y mucosas pálidas • TÓRAX: Murmullo vesicular disminuido , subcrepitos y soplo pleurítico • C.V: Ruidos cardiacos rítmicos acelerados , sin soplos audibles. • ABDOMEN: blando, depresible ,no doloroso a la palpación 28/05/2021 Dr. William Astorayme Zamora
- 23. EXÁMENES AUXILIARES: LABORATORIO • Pa02 mmHg: 73,5 • PaO2/ FiO2: 147 • Hemoglobina: 12 ,4 g/dl • Leucocitos: 9170 /uL • Neutrófilos bandas: 0% 0 • Neutrófilos segmentados: 88 % (8069 /uL ) • Linfocitos: 9 % 825 /uL • Plaquetas: 150 000 /uL • Proteína C Reactiva: 268 mg/L • DHL: 446 U/L • Ferritina: 861 ng/mL • CPK: 44 U/L • TGO: 84 U/L • TGP: 74 U/L • Glucosa 151 mg/ dl • Urea 68 mg /dl • Creatinina 0,8 mg/dl 28/05/2021 Dr. William Astorayme Zamora
- 24. EXÁMENES AUXILIARES: IMÁGENES 28/05/2021 Dr. William Astorayme Zamora Tomografía de tórax con lesión en vidrio deslustrado bilateral extensa a predominio subpleural
- 25. EXAMENES DE LABORATORIO A LOS CUATRO DIAS DEL INGRESO • Pa02 mmHg: 59,4 • PaO2/ FiO2: 99 • Hemoglobina: 12 ,8 g/dl • Leucocitos: 8210 /uL • Neutrófilos bandas: 0 % 0 • Neutrófilos segmentados: 88 % 7225 /uL • Linfocitos: 8 % 656 /uL • Plaquetas: 39 000 /uL • Proteína C reactiva: 176 mg/L • DHL: 455 U/L • TGO: 152 U/L • TGP: 107 U/L • Urea 66 mg /dl • PCR SARS COV 2 ( POSITIVO ) Dr. William Astorayme Zamora 28/05/2021
- 26. EVOLUCIÓN • Paciente evoluciona desfavorablemente y requiere soporte ventilatorio invasivo en UCI. • Desarrolla Síndrome de Dificultad Respiratoria Aguda (SDRA) o Acute Respiratory Distress Syndrome (ARDS) y fallece en el quinto día de su hospitalización. 28/05/2021 Dr. William Astorayme Zamora
- 28. • La proteína S viral se une al receptor ACE2 • La serina proteasa tipo 2 transmembrana (TMPRSS2) en la célula huésped, activar la proteína S del SARS-CoV-2 • Las células infectadas y los macrófagos alveolares liberan moléculas de señalización inflamatoria además de los linfocitos T, monocitos y neutrófilos reclutados.
- 29. • En la etapa tardía, el edema pulmonar puede llenar los espacios alveolares con formación de membrana hialina, compatible con el síndrome de dificultad respiratoria aguda en fase temprana • Puede ocurrir linfopenia cuando el SARS-CoV-2 infecta y destruye las células de linfocitos T. • La respuesta inflamatoria viral, es la respuesta inmune innata y adaptativa (inmunidad humoral y célular), que afecta la linfopoyesis y aumenta la apoptosis de los linfocitos. • La integridad de la barrera epitelial-endotelial se altera, hay respuesta inflamatoria y afluencia de monocitos y neutrófilos. •
- 30. • Los estudios de autopsia han mostrado un engrosamiento difuso de la pared alveolar con células mononucleares y macrófagos que se infiltran en los espacios aéreos. • Se desarrollan edemas e infiltrados inflamatorios mononucleares intersticiales que aparecen como opacidades en vidrio deslustrado en las imágenes de tomografía computarizada. • Se produce un edema pulmonar que llena los espacios alveolares con formación de membrana hialina, compatible con el síndrome de dificultad respiratoria aguda (SDRA) de fase temprana . • En conclusión, alteración de la barrera endotelial, transmisión de oxígeno alveolar-capilar disfuncional, y la capacidad de difusión de oxígeno deficiente son rasgos característicos de COVID-19.
- 31. • La diseminación de la superficie de contacto (tocar una superficie con virus) es otro modo posible de transmisión. • La transmisión también puede ocurrir a través de aerosoles (gotitas más pequeñas que permanecen suspendidas en el aire), pero no está claro si esta es una fuente significativa de infección en humanos fuera de un entorno de laboratorio. • Actualmente se cree que el COVID-19 materno está asociado con un bajo riesgo de transmisión vertical. En la mayoría de las series reportadas, la infección de las madres por SARS-CoV-2 ocurrió en el tercer trimestre del embarazo, sin muertes maternas y con un curso clínico favorable en los recién nacidos. 28/05/2021 Dr. William Astorayme Zamora
- 32. Periodo de Incubación • El período medio de incubación 9 es de aproximadamente 5 (2-7) días. • Aproximadamente el 97.5% de las personas que desarrollan síntomas lo harán dentro de los 11.5 días posteriores a la infección. • El intervalo mediano desde el inicio de los síntomas hasta el ingreso hospitalario es de 7 (3-9) días. • La edad mediana de los pacientes hospitalizados varía entre 47 y 73 años, y la mayoría de las cohortes tienen una preponderancia masculina de aproximadamente el 60%. • Entre los pacientes hospitalizados con COVID-19, del 74% al 86% tienen al menos 50 años de edad. 28/05/2021 Dr. William Astorayme Zamora
- 33. Signos y sintomas Los síntomas: • Fiebre (70% -90%) • Tos seca (60% -86%) • Dificultad para respirar (53% -80%) • Fatiga (38%) • Mialgias (15% -44%) • Náuseas / vómitos o diarrea (15% -39%) • Dolor de cabeza • Debilidad (25%) • Rinorrea (7%). • La anosmia o ageusia (3%) • Neumonía (75%) • Síndrome de dificultad respiratoria aguda (15%) • Lesión hepática aguda, elevaciones de TGO y TGP, bilirrubina (19%) • Lesión cardíaca, incluida la elevación de troponina (7% -17%) Insuficiencia cardíaca aguda, arritmias y miocarditis • Coagulopatía protrombótica trombos arteriales y venosos (10% -25%) • Lesión renal aguda (9%) • Manifestaciones neurológicas: deterioro de la conciencia (8%) y enfermedad cerebrovascular aguda (3%); y shock (6%). • Complicaciones en pacientes críticos: linfohistiocitosis hemofagocítica secundaria.
- 34. Laboratorio • Linfopenia (83%), • Marcadores inflamatorios elevados : • Velocidad de sedimentación globular, • proteína C reactiva, • ferritina, • factor de necrosis tumoral α, IL-1, IL-6). • Parámetros de coagulación anormales: • tiempo de protrombina prolongado, • trombocitopenia, • Dímero D elevado (46% de los pacientes), • fibrinógeno bajo. Pruebas diagnosticas •Pruebas moleculares Muestra de nasofaringe Bien tomada para aumentar sensibilidad. La sensibilidad de las pruebas varía con el momento de la prueba: 33% 4 días después de la exposición, 62% el día del inicio de los síntomas y 80% 3 días después del inicio de los síntomas. Factores que contribuyen a los resultados falsos negativos: técnica de recolección de muestras, tiempo desde la exposición y origen de la muestra •Detección de antígenos •Serología
- 35. Reacción en cadena de la polimerasa 28/05/2021 Dr. William Astorayme Zamora Las muestras de las vías respiratorias inferiores, como el líquido de lavado broncoalveolar, son más sensibles que las muestras de las vías respiratorias superiores. Las muestras de líquido de lavado broncoalveolar tienen las tasas positivas más altas de resultados de la prueba de PCR del SARS-CoV-2 (93%), seguidas de esputo (72%), hisopos nasales (63%) ) y frotis faríngeos (32%) . El SARS-CoV-2 puede detectar en las heces, pero no en la orina. La saliva puede ser una fuente alternativa de muestras
- 36. Serología Pruebas de detección simultánea de anticuerpos IgM e IgG en sangre total, en formato metodológico de: •Inmunocromatografía (lateral-flow), •ELISA. •Quimioluminiscencia. Debiendo precisarse que las metodologías de mayor a menor sensibilidad son: Quimioluminiscencia, ELISA e inmunocromatografía. 28/05/2021 Dr. William Astorayme Zamora
- 37. Estudio de pruebas inmunocromatográficas que el tiempo de detección de los anticuerpos es de 8 a 33 días después de la aparición de los síntomas. Evidencia detección de IgG e IgM a los 5 días. •La detección de anticuerpo requiere de menos equipamiento que una prueba molecular. 28/05/2021 Dr. William Astorayme Zamora
- 38. Tiempo de Detección 28/05/2021 Dr. William Astorayme Zamora • Los anticuerpos IgM son detectables dentro de los 5 días posteriores a la infección, con niveles más altos de IgM durante las semanas 2 a 3 de la enfermedad • Una respuesta de IgG se observa por primera vez aproximadamente 14 días después del inicio de los síntomas. • Los títulos de anticuerpos más altos ocurren con la enfermedad más grave.
- 39. Interpretación 28/05/2021 Dr. William Astorayme Zamora
- 40. • Serología Ventajas: • Rapidez, los ensayos de immunocromatografía suelen generar resultados en unos 15-30 minutos. • Podría complementar a los estudios de PCR en tiempo real cuando estos son negativos en los pacientes con clínica de COVID-19 o debido a que por el curso de la enfermedad ya no existe carga viral en las muestras de vías respiratorias superiores y resulta un riesgo obtener muestras de tracto respiratorio inferior. • Uso en suero y plasma de sangre venosa y sangre periférica (incluso por punción capilar). • Puede organizarse selectivamente una seroteca con fines de investigación posterior • Serología Desventajas: • Insuficiente sensibilidad y especificidad. • Dinámica de respuesta IgM e IgG incierta y variable en el curso de la enfermedad que hace que un resultado negativo de IgM y de IgG no excluya que el paciente esté infectado por SARS-CoV-2, especialmente en pacientes inmunocomprometidos. • Dificultad para posicionar su determinación como técnica cribado frente a RT-PCR o detección de antígeno.
- 42. HISTORIA CLÍNICA Datos de Filiación • Edad: 53 años • Sexo: Femenino • Lugar de Nacimiento: • Ocupación: Ama de Casa Antecedentes • Antecedentes: Diabetes Mellitus tipo 2 no controlada, Hipertensión e Hiperlipidemia • Tiempo de enfermedad : 5 días • Inicio : Insidioso • Curso : Progresivo • Relato de la Enfermedad: Paciente refiere que 05 días antes a su ingreso, acudió a Sala de Emergencia de un Hospital, por contacto con un paciente COVID-19 Positivo, se le evalúa dando Positivo a COVID-19 y fue tratada por neumonía relacionada a COVID-19 por un total de 05 días. • Fue dada de alta de ese hospital pero regresó a la sala de emergencias de nuestro hospital el mismo día de su alta, porque estando en su casa se sentía débil y con dificultad para respirar, y su saturación de oxígeno en la oximetría de pulso estaba en el rango de 80-85%. Dr. William Astorayme Zamora 04/12/2020
- 43. EXAMEN FISICO • Paciente en mal estado general • PA. 150/80 mmhg • F.C. 110 x min. • F.R. 30x min. • T°: 38.5 • 4 L/min de oxígeno por cánula binasal para mantener: • Sato2 (PULSIOXIMETRO) : 92 % 04/12/2020 Dr. William Astorayme Zamora
- 44. EXÁMENES AUXILIARES: LABORATORIO • EXAMENES DE LABORATORIO AL INGRESO • Creatinina sérica: 1,14 mg/dl (valor inicial 0,8 mg / dL) • Lactato Deshidrogenasa (LDH): 393 U/L • Ferritina: 794 ng/ml • Proteína C Reactiva: 44,8 mg/L • Dímero D: 0,67 mg/L • Interleucina (IL) 6: 48 pg/ml Dr. William Astorayme Zamora 04/12/2020
- 45. EXÁMENES AUXILIARES: IMÁGENES 04/12/2020 Dr. William Astorayme Zamora La radiografía de tórax mostró patología parcheada del espacio aéreo bilateral. TRATAMIENTO Se inició tratamiento con 1 L de líquido intravenoso en bolo, vancomicina, cefepima y azitromicina.
- 46. EVOLUCIÓN CLÍNICA • Dos días después, el paciente se volvió taquipneico e hipóxico, lo que requirió una mascarilla sin respirador. Su estado respiratorio continuó empeorando y desarrolló insuficiencia respiratoria hipóxica aguda, por lo que fue intubada y colocada en decúbito prono en la unidad de cuidados intensivos 04/12/2020 Dr. William Astorayme Zamora
- 47. EXÁMENES AUXILIARES DE LABORATORIO: MARCADORES INFLAMATORIOS Y DE COAGULACIÓN • Lactato Deshidrogenasa (LDH): 679 U/L • Ferritina: 4848 ng/ml • Proteína C Reactiva: 440,79 mg/L • Dímero D: 4,85 mg/L 04/12/2020 Dr. William Astorayme Zamora
- 48. EVOLUCIÓN CLÍNICA • Se proporcionó tratamiento: corticosteroides, 2 rondas de tocilizumab y 1 dosis de plasma de donante convaleciente. • La lesión renal aguda (IRA) del paciente empeoró, con CREATININA: 2,08 mg/dl y ANÁLISIS DE ORINA que mostró proteínas y escasos glóbulos blancos y rojos. • Ella desarrolló anuria, cuyo tratamiento fue la hemofiltración venosa continua (CVVH). 04/12/2020 Dr. William Astorayme Zamora
- 49. EVOLUCIÓN CLÍNICA • Un día después, desarrolló una TROMBOSIS VENOSA PROFUNDA (TVP) en las venas yugular interna derecha y braquial izquierda, y se inició la anticoagulación con una infusión de heparina intravenosa. • En los días posteriores de tratamiento con anticoagulación, el estado clínico del paciente comenzó a mejorar, con resolución de la insuficiencia respiratoria y el shock. • Su relación PaO2/FiO 2 comenzó a mejorar. Finalmente fue extubada a inhalación de oxígeno suplementario POR cánula binasal y luego dada de alta. 04/12/2020 Dr. William Astorayme Zamora