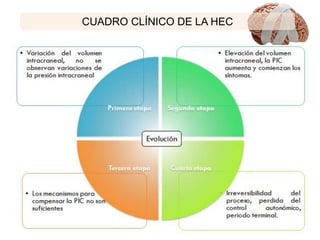
Este documento describe los fundamentos anatómicos y fisiológicos de la hipertensión endocraneana, incluyendo las causas, cuadro clínico, monitoreo y tratamiento. Define la hipertensión endocraneana como cuando la presión intracraneal supera los mecanismos reguladores fisiológicos. Explica que un aumento del volumen de cualquier componente intracraneal como sangre, tejido cerebral o líquido cefalorraquídeo puede causar un aumento de la presión intracraneana. Finalmente,