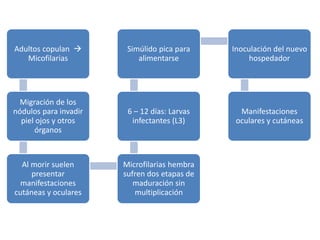
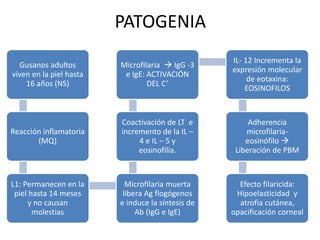
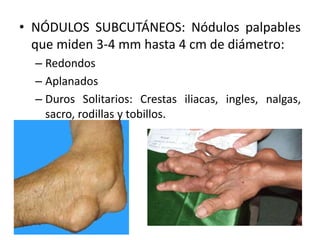
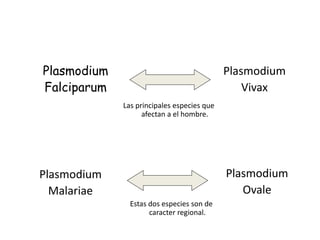
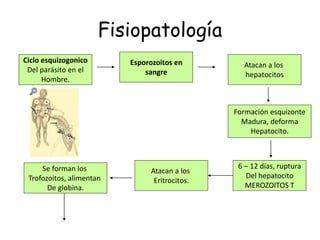
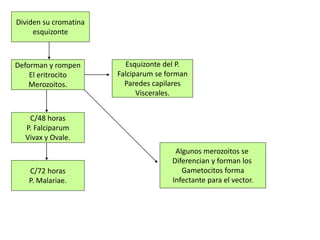
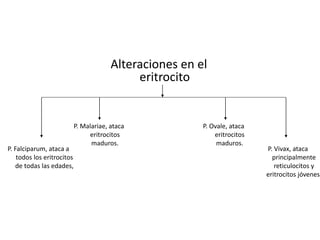
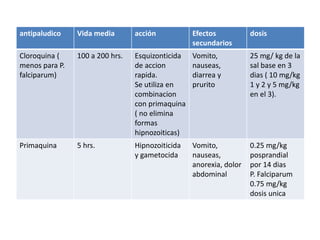
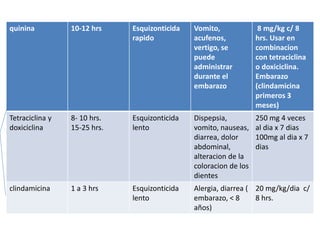
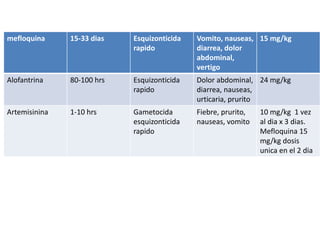
Este documento describe la oncocercosis, una enfermedad parasitaria transmitida por picadura de mosquitos infectados. La enfermedad está causada por el parásito Onchocerca volvulus y puede producir lesiones cutáneas y oculares, incluida ceguera. Se detalla el ciclo de vida del parásito, los síntomas clínicos, el diagnóstico y el tratamiento, que incluye medicamentos como la ivermectina. La enfermedad es endémica en regiones de México y África donde abundan los