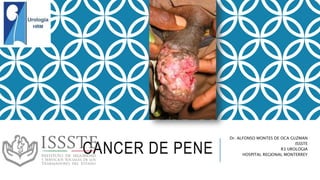
Cancer de pene
- 1. CANCER DE PENE Dr. ALFONSO MONTES DE OCA GUZMAN ISSSTE R3 UROLOGIA HOSPITAL REGIONAL MONTERREY
- 3. Órgano recubierto por piel. xq patología tumoral se desarrolla a partir de dicho epitelio 96% de los CA son estirpe epitelial esamosa Carcinoma de células escamosas, CCE, carcinoma espinocelular 4% se reparte Melanomas, carcinomas basocelulares , menor sacroma de Kaposi y tumores secundarios a leucemias o linfomas Es llamado espinocelular por la proliferación sin control de las células del estrato espinoso de la piel
- 4. Representa de 2-5% de los tumores urogenitales masculinos Incidencia 〈10/100 000 Europa y EUA. En países no occidentales, puede ser hasta del 10-20% La incidencia aumenta con la edad 50-70ª (se a reportado en niños en países no occidentales) Mas común en regiones con alta prevalencia e VPH 1/3 se relaciona a carcinogénesis por VPH No hay datos que lo relacionen a VIH o SIDA Poco común en comunidades que practican la circuncisión El procedimiento reduce de 3-5 veces el reisgo.
- 6. México Incidencia .91 x 100 000 .32% total de las neoplasias malignas Mortalidad de 103 casos, tasa de .2 x 100 000 Representando el .17% de las muertes por cáncer.
- 7. FACTORES DE RIESGO Y ETIOLÓGICOS Fuertemente relacionado con hábitos socioculturales y practicas higiénicas y religiosas FACTOR DESCRIPCION FIMOSIS Factor de riesgo y etiológico + imp. Efecto irritativo de bioproductos de acción bacteriana en el saco prepucial altera el epitelio. IC Se ha asociado a balanopostitis, LEC y atrófico, Psoriasis RADIACION ES Rayos Ultravioleta A y tx con fotoquimioterapia TABAQUISM O X 5 riesgo de Ca Pene HS 3-5 xs , promiscuidad sexual y zoofilia. VPH Se detecta en 80% px con ca, 69% serotipo 16 y 18 Ca cervicouterino en parejas femeninas no esta asociado con ca de pene Presente en 22.4% el tipo verrucoso y 36-66% en basaloide
- 8. CLÍNICA 1. Lesión visible a nivel del glande 2. Palparse como zona irregular , endurecida, ocasiones, ulcera y perfora el prepucio 3. Lesión ulcerada o vegetante, a veces sangrante, infecta – olor fétido 4. Acompaña de dolor 5. Adenopatías inguinales 6. Linfadema de miembros inferiores y genitales 7. Enfermedad avanzada 1. Debilidad, perdida de peso, fatiga , malestar general
- 9. LOCALIZACION % FORMA PRESENTACION % GLANDE 48 ALANOPOSTITIS 32.35 PREPUCIO 21 LESION VERRUCOSA 17.64 GLANDE- PREPUCIO 9 PLACA INDURADA 11.76 S. BALANOPREPUCIAL 6 LESION ULCERDAD 11.76 CUERPO 2 FIMOSIS 5.88 MASA PETREA 5.88 NO ESPECIFICADA 5.88 MASA INGUINAL ADENOPATICA 2.94 URETRORRAGIA 2.94 ABSCESO ESCROTAL 2.94
- 10. HISTORIA NATURAL Lesión pequeña Crece Papilar y exofitica Plana y ulcerada Fascia de Buck: actúa temporalmente como barrera Rutas tempranas de diseminación Crecimiento metastasico: necrosis de piel, infección crónica, sepsis, hemorragia por erosión de vasos femorales Lesiones metástasis distales Pulmón, hígado , hueso , cerebro Poco comunes, 1-10% Progresa a la muerta en 2 años, Nunca se ha reportado regresión espontanea
- 11. DDX Existen mútiples lesiones peneanas que pueden considerarse diagnóstico diferencial del carcinoma de pene. Incluyen: Condiloma acuminado Buschke Lowestein Balanitis xerotica obliterante Lesiones infecciosas como: Chancro Chancroide Herpes Linfadenopatía venerea Granuloma inguinal Tuberculosis
- 12. CANCER IN SITU Se origina en el epiteliointerno del prepucio y el glando El que afecta glande, prepucio o el cuerpo peniano se denomina Eritroplasia de Queyrat Si afecta el resto de los genitales o la región perineal Enfermedad de Bowen Puede progresar a carcinoma invasivo en 10% de los casos. Rara vez metastatiza Objetivo del tx es la erradicación de la enfermedad con preservación del órgano.
- 13. CARCINOMA INVASIVO Es el normalmente considerado como Ca de pene en general.
- 14. LESIONES MALIGNAS Carcinoma de células escamosas o espinocelular. 96% 4% Sarcomas. Enfermedad de Paget Melanoma. Carcinoma adenoescamoso Neoplasia linforeticular maligna Sarcoma de Kaposi. Metástasis. Tumores secundarios a leucemias o linfomas.
- 15. HISTOLOGÍA Y RIESGO DE METS Tipo % Mets Condilomatosas 18.2 Carcinoma de células escamosas 56.7 Carcinoma sarcomatoide 89 Invasión perineural y linfovascular: Correlaciona mets ganglionares, con un 23.1% de ganglios positivos asociado a patrón nodular y un 64.6% a un patrón infiltrante. Factores anatomopatológicos adversos más importantes: Mortalidad llega hasta el 80% Invasión perineural Invasión linfovascular Grado histológico alto
- 17. BIOPSIA DE PENE Esencial para la confirmación del diagnóstico y la evaluación de la profundidad de la invasión, la presencia de invasión vascular y el grado histológico de la lesión y para proyectar el tratamiento ideal. La mayoría de los tumores del pene son carcinomas espinocelulares con queratinización, formación de perlas epiteliales. Las lesiones invasoras penetran más alla de la membrana basal hacia estructuras circundantes.
- 18. El carcinoma verrucoso no está relacionado con la infección por VPH y tiene mejor pronóstico. Los tipos basaloide y sarcomatoso son los más agresivos.
- 19. BIOPSIA DE PENE No hay necesidad - No existan dudas sobre el dx - El tx de los ganglios linfáticos se posponga hasta después del tratamiento del tumor primario o del examen histológico del ganglio centinela. Hay necesidad - Existan dudas acerca de la naturaleza exacta de la lesión (mets o melanoma) - El tx de los ganglios linfáticos se base en la información histológica preoperatoria - +++ Biopsia adecuada – Se prefiere biopsia por escisión sobre
- 20. CATEGORÍAS ANATOMOPATOLÓGICAS 4 Categorías (Cubilla y Cols.) 1. Extensión superficial: Es el más frecuente, 42% mets inguinales 2. Crecimiento vertical: Mets 82% 3. Multicéntrico: Mets 33% 4. Verrucoso: Ninguno presento mets
- 21. CLASIFICACIÓN DE JACKSON 1966 ESTADIO DESCRIPCION ESTADIO I (A) TUMOR CONFINADO AL GLANDE, PREPUCIO O AMBOS ESTADIO II (B) TUMOR EXTENDIDO AL CUERPO DEL PENE ESTADIO III (C) TUMOR CON METS INGUINALES QUE SON OPERABLES ESTADIO IV (D) TUMOR QUE INVOLUCRA ESTRUCTURAS ADYACENTES, O ASOCIADO A METS INGUINAL NO OPERABLE O METÁSTASIS A DISTANCIA
- 22. ESTADIAJE Clasificaciones como la de Broder y el sistema de estadiaje de la WHO para el cancer de pene, son altamente observador dependientes y ya no se utilizan. Actualmente la principal clasificación es el TNM 2010, de gran relevancia pronóstica. Tumor Nódulo Metástasis
- 34. FACTORES PRONÓSTICOS / DE RIESGO • Profundidad o espesor tumoral • Invasión perineural, linfovascular • Localización anatómica • Tamaño y patrón de crecimiento • Márgenes de resección positivos • Afectación de uretra • Grado y tipo histológico • Afectación ganglionar ++++ factor pronóstico más importante • Número de ganglios • Diámetro de los ganglios • Extensión extracapsular • Embolismo venoso • Invasión esponjoso – cavernoso • Recurrencia en región
- 35. GANGLIOS INGUINALES El Ca de pene típicamente muestra una diseminación linfática, antes que hematógnea. La afectación ganglionar es el factor pronostico más importante. Aproximadamente 20-25% de los pacientes con cN0 va a albergar metástasis ocultas. En los pacientes con cN1 aproximadamente el 70% tendrá realmente metástasis ganglionar inguinal, resto tendrá agrandamiento de los ganglios secundarios a infección del tumor primario. Se recomienda tx antibiotico durante 6 semanas, con revaloración.
- 36. GANGLIOS INGUINALES La diseminación linfática está relacionada con el grado del tumor, estadio de la enfermedad, y el tipo de tumor presente. La linfadenectomia ilio-inguinal bilateral es el tx de elección para los pacientes con mets a ganglios linfáticos inguinales. Se divide el tratamiento: Ganglios palpables cN1, Ganglios no palpables cN0 y Ganglios fijos. Respecto a la afectación ganglionar, los factores pronósticos independientes de supervivencia específica de la enfermedad son: Afectación extracapsular de lo ganglios
- 38. DESCRIPCIÓN DE GANGLIOS Consistencia Localización Diámetro Localización uni o bilateral Número identificado en cada zona inguinal Ganglios móviles o fijos Relación con otras estructuras (infiltración o perforación) como la piel o le ligamento de Cooper Edema de la pierna y/o escroto
- 39. DRENAJE LINFÁTICO Porción Drenaje linfático Prepucio / piel Inguinales superficiales Glande Inguinales profundos Iliacos externos Cuerpo cavernoso Cuerpo esponjoso Uretra peneana Iliacos internos
- 40. ANATOMIA QUIRURGICA INGUINO- FEMORAL Ganglios inguinales superficiales y profundos divididos por la fascia lata 4 – 25 ganglios superficiales Ganglio de Cloquet medial a vena femoral ◦ Transición entre región inguinal y pélvica Ganglios inguinales profundos en la fosa ovalis
- 41. ZONAS DE DASELER Linfadenectomia Inguinal Se disecan los ganglios superficiales en las 5 zonas, así como los profundos. Límites: proximal es el ligamento inguinal distal el cruce del sartorio y el abductor largo medial el abductor lateral el sartorio. Suelo de la disección: fascia lata, vasos femorales y el músculo Pectineus.
- 42. Incluir ganglios del triángulo femoral: Límite superior el ligamento inguinal Lateral el Sartorio Medial el abductor largo Linfadenectomía pélvica – limites Proximal: iliacos comunes Distal: linfaticos en la ingle Lateral: nervio ilioinguinal Medial: vejiga y próstata Base: Parte más profunda de fosa obturatriz
- 43. METS LINFÁTICAS Estadiaje Tasa de sobrevida a 5 años pN1 50 – 80% pN2 9 – 30% pN3 0 – 15%
- 44. METS LINFÁTICAS Riesgo depende del subtipo histológico ◦ Sarcomatoide 89% ◦ Carcinoma de células escamosas 56% ◦ Condilomatoso 18.2%
- 45. METS LINFÁTICAS Tasa de progresión linfática pTa - T1 5 – 11% pT2 - T3 60 – 75%
- 46. METS LINFÁTICAS Grado Ganglios linfáticos inguinales positivos G1 Bien diferenciado 4 –24% G2 Moderadamente diferenciado 46 –79% G3 Pobremente diferenciado 82–100%
- 48. DX METS GANGLIONARES Técnica Descripción US con citología por aspiración con aguja fina Sensibilidad y especificidad 39% y 100%. Falsos negativos hasta 15%. TAC No se recomienda en cN0, sin embargo, si es muy útil en cN1. RM Con nanopatículas linfotrópicas (LN-RM) recubiertas de hierro óxido ferrumoxtran-10. Sensibilidad 100% y especificidad 97%. No aprobado por FDA. No recomendado en cN0. PET/CT SCAN Análago de glucosa radiomarcado-FDG, información funcional y anatómica. Sensibilidad 80% y especificidad 100%. Pequeña serie identifico 18 de 21 px con ganglios positivos. (S:75%)
- 49. RM CON NANOPARTÍCULAS Sensibilidad 100% Especificidad 97% Valor predictivo positivo 81.2%
- 50. PET-CT METS LINFÁTICAS Rol en el seguimiento Detección temprana de metástasis pélvica y a distancia en pacientes con ganglios inguinales positivos
- 51. GANGLIO CENTINELA Puede haber diseminación metastásica inguinal sin involucrar al ganglio centinela
- 53. TRATAMIENTO La elección se da por el tamaño del tumor, dx histopatológico, estadificación del tumor primario, su posición en el glande o en los cavernosos, presencia o no de ganglios regionales y la experiencia del urólogo. El tratamiento se puede dividir en: 1. Tx del tumor primario 2. Tx de los Ganglios linfáticos 3. Tx de las mets
- 56. TRATAMIENTO Vigilancia Cx organo preservadora Circunsicion y estrategias de excisión limitada Mohs Ablacion laser Amputación peneana Tratamiento de los ganglion linfaticos Linfadenectomia inguinal/pélvica Quimio / Radioterapia
Notas del editor
- Fimosis, higiene defiiente, tabaquismo. Principales facotres de riesgo Infamacion crónica IC: LEC liquen escleroso. BALANITIS XEROTICA OBLITERANTE
- Metástasis a la región femoral y ganglios iliacos ,, los ganglios superficiales drenan aa los ganglios inguinales.
- Carcinoma de células escamosas o espinocelular. El pene es un órgano recubierto por piel y la patología tumoral se desarrolla a partir de dicho epitelio. Resto 4% Sarcomas. Poco común y de bajo grado. Responde a la extirpación, sin embargo la recidiva local es común pero no la metástasis. Melanoma. Reportados menos de 100 casos, afecta al glande y prepucio principalmente. Se presentan generalmente en etapas avanzadas con mets más hematógenas que ganglionares. La escala de Breslow da informe pronóstico. Metástasis. Generalmente provenientes de vejiga, próstata, recto. Y se relaciona con una sobrevida menor a 1 año. El priapismo suele ser un signo de metástasis.
- 3.4 Pathology Squamous cell carcinoma accounts for > 95% of cases of penile malignancies (Tables 2 and 3). It is not known how often SCC is preceded by premalignant lesions (Table 3) [36-39]. Some variants of primary penile cancer have not yet been included in the World Health Organisation (WHO) classification, including pseudohyperplastic carcinoma, carcinoma cuniculatum, pseudoglandular carcinoma, and warty-basaloid carcinoma. There are many mixed forms of SCC, including the warty-basaloid form (50-60% of mixed penile SCC), usual-verrucous (hybrid), usual-warty, usual-basaloid or usual-papillary and other rarer combinations. Other penile malignant lesions include melanocytic lesions, mesenchymal tumours, lymphomas and metastases, these are unrelated to penile cancer and rarer. Aggressive penile sarcoma has been reported. Penile metastases from other neoplasias often have a prostatic or colorectal origin.
- 3.4.5 Penile cancer and HPV A high prevalence of HPV infection is found in basaloid (76%), mixed warty-basaloid (82%) and warty penile (39%) SCCs. The commonest HPV-types in penile SCC are HPV 16 (72%), HPV 6 (9%) and HPV 18 (6%). Verrucous and papillary penile SCCs are HPV-negative. Overall, only one-third of penile SCCs show HPV infection, but those that do are usually infected by several HPV strains. 3.4.7 Penile biopsy The diagnosis of penile cancer must be confirmed by biopsy. Although penile cancer is usually obvious, very occasionally it may be confused with non-SCC penile carcinoma or inflammatory lesions. Histological confirmation is necessary to guide management when: there is doubt about the exact nature of the lesion (e.g. CIS, metastasis or melanoma); treatment is planned with topical agents, radiotherapy or laser surgery; lymph node treatment is based on pre-operative histological information (risk-adapted strategy). Biopsy size is important, in biopsies with an average size of 0.1 cm, it is difficult to evaluate the depth of invasion in 91% of biopsies. The grade at biopsy and in the final specimen may differ in up to 30% of cases with failure to detect cancer in 3.5% of cases [36]. Furthermore, vascular and lymphatic tumour emboli were detected in only 9-11% of cases. Although a punch biopsy may be sufficient for superficial lesions, an excisional biopsy is preferred as it should be deep enough to assess properly the degree of invasion and stage.
- Tradicionalmente el SCC ha sido considerada como superficialo invasivo. Sin embargo se ha dividio en 4 catergorias.
- Aquí es donde se propone dividir T2 en a y b
- Aquí es donde se propone dividir T2 en a y b Se realizo una serie de 72 pacientes donde se comparo el pronóstico de la invasión del esponjoso vs cavernoso o túnica, la recidiva del cancer fue de 35% para la afección a cavernoso vs 17% del esponjoso, y la mortalidad alcanzo 30 y 21% respectivamente.
- Mets a distancia en menos del 10% Pulmon Higado Hueso Cerebro
- 3.4.4 Pathological prognostic factors Carcinomas limited to the foreskin have a better prognosis and lower risk of regional metastasis [44]. Perineural invasion and histological grade are very strong predictors of poor prognosis and cancer-specific mortality [45]. Although, tumour grade is a predictor of metastatic spread it can be difficult to grade heterogeneous tumours. Lymphatic invasion is an independent predictor of metastasis. Venous embolism is often seen in advanced stages. Types of penile SCC with an excellent prognosis include: verrucous, papillary, warty, pseudohyperplastic and carcinoma cuniculatum. These SCCs are locally destructive, rarely metastasise and have a very low cancer-related mortality. High-risk SCC variants are the basaloid, sarcomatoid, adenosquamous and poorly differentiated types. They metastasise early and mortality rates are high. The intermediate-risk SCC group comprises the most common SCC, mixed forms and the pleomorphic form of warty carcinomas. Stage pT3 tumours that invade the distal (glandular) urethra (25% of cases) do not have a worse outcome [46]. However, invasion of the more proximal urethra, also classified as stage pT3, is due to a highly aggressive SCC with a poor prognosis (see Table 3). The inclusion in the one pT2 group of cancers which invade the corpus spongiosum and the corpora cavernosa is confusing clinically as these conditions have very different prognoses. After a mean follow-up of 3 years, higher rates of local recurrence (35% vs. 17%) and mortality (30% vs. 21%) were reported in pT2 tumours (n = 72) with tunica or cavernosal involvement vs. 8 PENILE CANCER - UPDATE APRIL 2014 glans-only invasion, respectively [47] (LE: 2b). The Panel proposed defining T2a with spongiosum-only invasion and T2b with tunica and/or corpus cavernosum invasion. A similar prognostic difference was observed in a retrospective analysis of 513 patients treated between 1956 and 2006 [48]. Long-term survival is similar in patients with T2 and T3 tumours and in patients with N1 and N2 disease, using the 1987-2002 TNM classification [48] (LE: 2a). Two nomograms, based only on small numbers, were developed to estimate prognosis in penile cancer. One study suggested that pT1G1 tumours are low-risk tumours, with 0% developing lymph node metastases, in contrast to high-risk pT2/3 G2/3 tumours, with 83% developing lymph node metastases [49]. Remaining tumours were intermediate-risk tumours with 33% developing metastases. Another study reported similar findings and recommended prophylactic lymphadenectomy for high-risk patients [50]. There is also a ‘prognostic index’, which ranks several pathological parameters (grade, deepest anatomical level, perineural invasion) to predict the likelihood of inguinal lymph node metastases and 5-year survival [51]. The lower the score, the higher the probability of 95% survival at 5 years. NCCN
- Afectación: Primero ganglios femorales e iliacos De inguinales a pelvicos
- ligamento iliopectíneo es la condensación fascial que se encuentra en la cara posterior de la rama superior del pubis y en dirección posterolateral, a lo largo del borde de la pelvis menor; está formado por la fusión de la condensación fascial, el periostio, las fibras más inferiores de la aponeurosis del músculo oblicuo mayor y del ligamento iliopúbico, así como la fascia iliopectínea
- los ganglios linfa regionales en el pene están en la región inguinal y se dividen en sup y prof. Drenan a los regionales de segunda liena , que son los d ela pelvis alrededor de los vasos iliacos y en la fosa obturatriz
- Los sup se encuentran debajo de la fascia subcutánea por encima de la fascia lata Los pf en la región de la fosa oval donde la vena safena mayor drena a la vena femoral a través d euna abertura en la fascia lata. La fascia lata o cintilla iliotibial es la poción tendinosa del músculo tensor de la fascia lata.
- Regiones anatómicas de Daseler, divide la región inguinal en 5 secciones, dibujando un alinea horizontal y una vertical a través del punto en el que la vena safena drena en la vena femoral con una zona central que recubre directamente la unión. Siendo el superomedial el mas afectado.
- Indicacion para linfadenectomia pélvica: 2 o mas ganglios inguinales involucrados y o existe extnesion extracpsular en los GI.
- Nomograma predictivo preoperatorio de mets inguinales propuesto por Ficarra. Se evalúan: Grosor del tumor Patrón de crecimiento Grado de diferenciación Invasión linfovascular Infiltación de cuerpo cavernosos y esponjosos Infiltración de uretra Estado cN0
- 3.4.6 Molecular biology Little is known about the role of chromosomal abnormalities in penile SCC in relation to biological behaviour and patient outcome [25]. Lower DNA copy and alteration numbers are linked to poorer survival. Alterations in the locus 8q24 may play a major role and are implicated in other neoplasms such as prostate cancer [52, 53]. Telomerase activity has been shown in invasive penile carcinoma [54], and some authors have shown that aneuploidy changed according to tumour grade [55]. Epigenetic alterations evaluating the methylation pattern of CpG islands in CDKN2A have been described. CDKN2A encodes for two tumour suppressor proteins (p16INK4A and p14ARF) which control cell growth through Rb and p53 pathways. Poetsch et al. showed that 62% of invasive SCC of the penis displayed allelic loss of p16 and 42% displayed promoter hypermethylation. Tumours immunohistochemically negative for p16 showed hypermethylation of and/or loss of heterozygosity (LOH) near the p16INK4A locus. In that study, p16 negativity was linked to lymph node metastasis, in another study to prognosis [56]. Allelic loss of the p53 gene is a frequent event in penile SCC (42%) [57] and p53 expression has been linked to poor prognosis [58]. Another element influencing lymph node metastasis is the metastasis suppressor protein KAI1/CD82; decreased expression of this protein favours lymph node metastasis [59].
