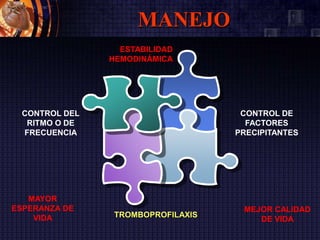
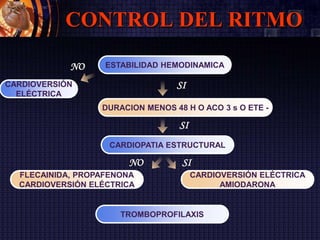
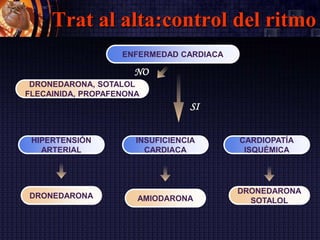
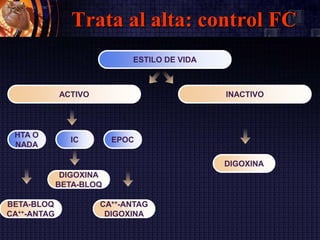
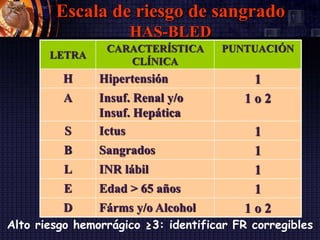
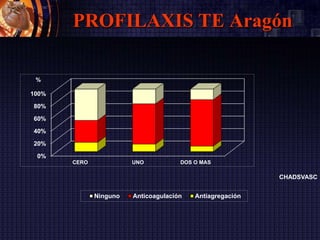
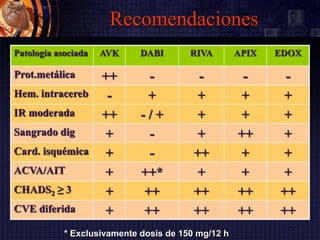
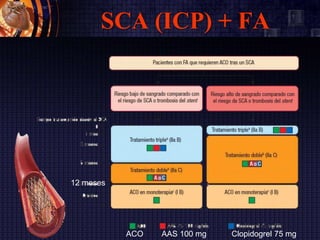
Este documento resume las guías de la Sociedad Europea de Cardiología de 2016 sobre la fibrilación auricular y el flutter auricular. En pocas oraciones, describe la definición, prevalencia, factores de riesgo, manejo y tratamiento a largo plazo de estas arritmias, con énfasis en la anticoagulación y el control del ritmo cardiaco o de la frecuencia cardiaca. También resume las escalas de riesgo embólico y de sangrado utilizadas para guiar las decisiones terapéuticas.